PARTE 1: Resucitación, mantenimiento y reposición hidroelectrolítica
Para la mayoría de pacientes el tipo y cantidad de líquido infundido por vía parenteral posiblemente no presentará consecuencias relevantes, pero en el paciente más vulnerable, donde cada detalle cuenta, su cálculo y elección debe de hacerse con cuidado para maximizar su efecto y minimizar las complicaciones.
En esta población es necesario un abordaje distinto, una fluidoterapia capaz de ser adaptada a sus necesidades y características cambiantes: una hidratación parenteral que nos permita valorar el volumen y tipo de solución más adecuada en función de las características del paciente, de la indicación del tratamiento, así como de su momento de vida.
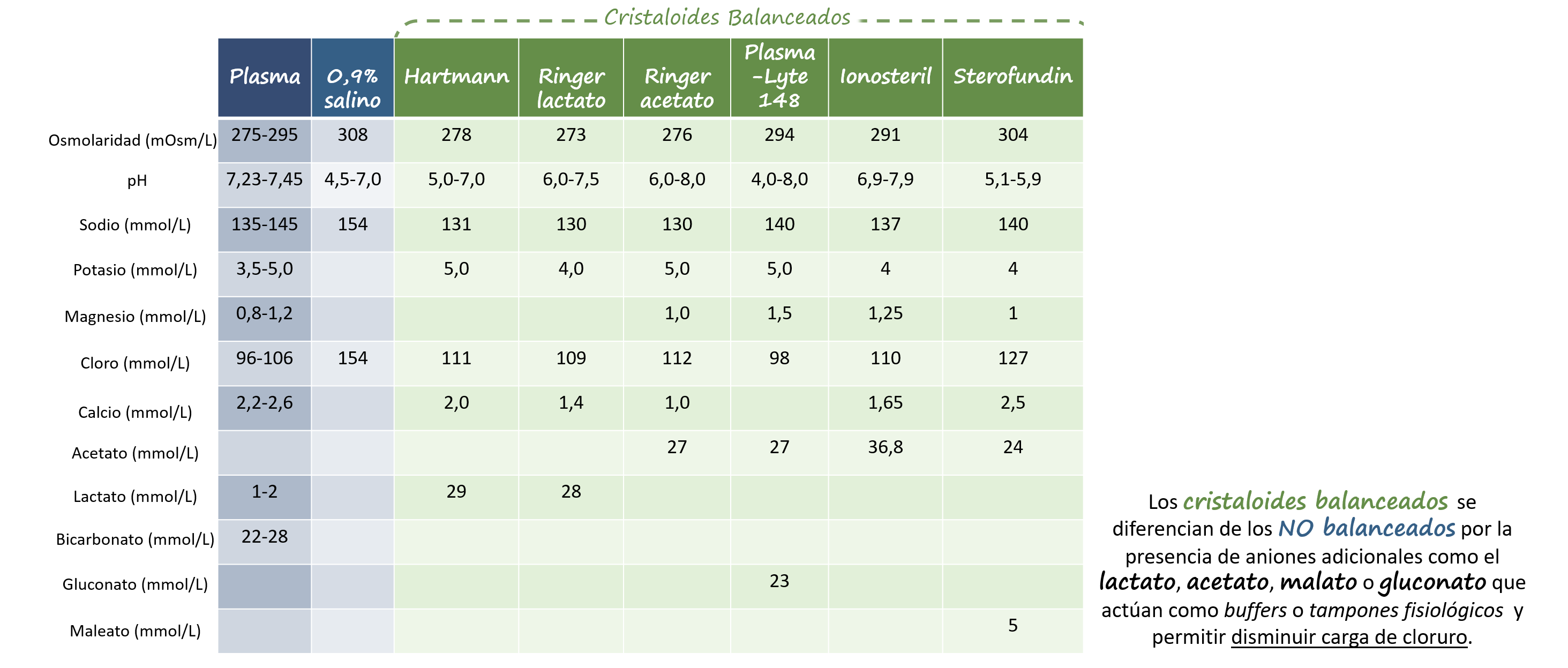
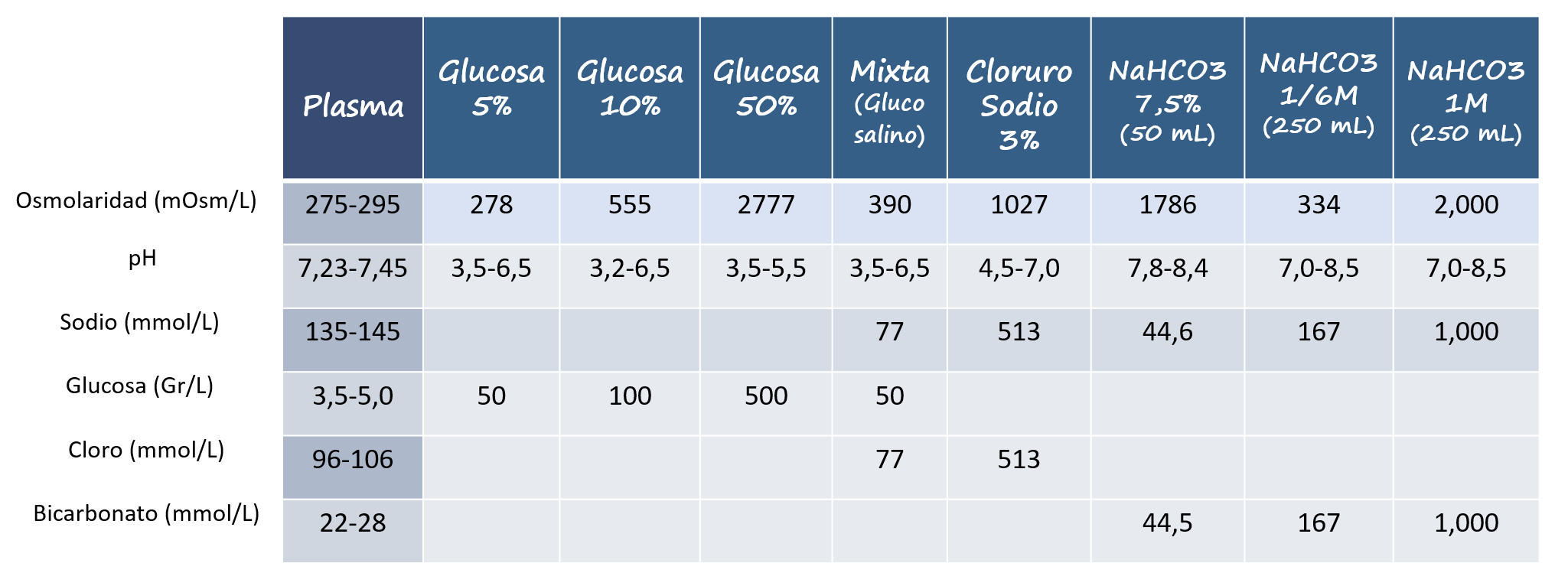
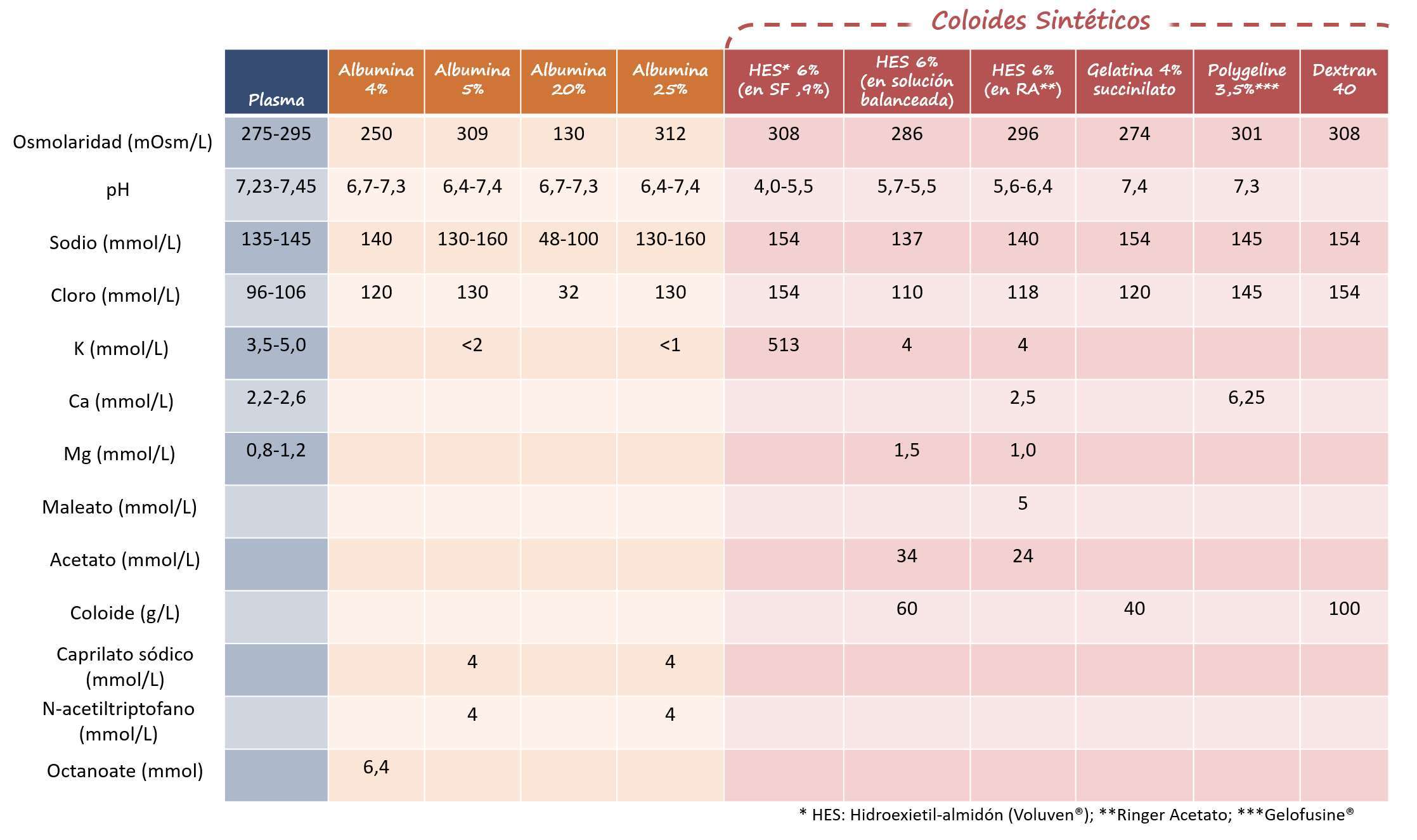
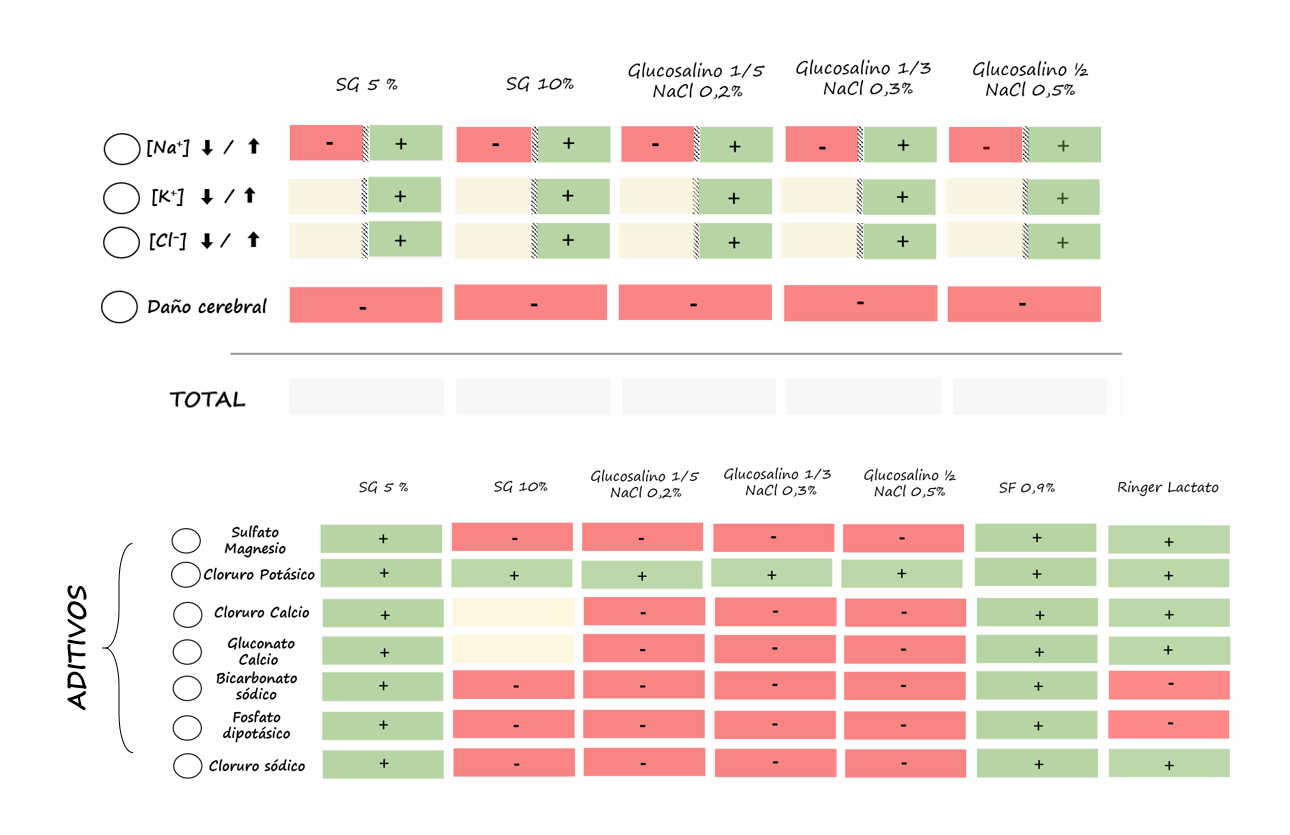
Como si de un fármaco se tratase, las diversas soluciones de las que disponemos para su administración por vía parenteral no están exentas de efectos secundarios y contraindicaciones, por lo que para su indicación/mantenimiento es necesario conocer sus características y particularidades. (Tabla 1 y 2)
Tabla 1-3: composición de las soluciones parenterales más empleadas (cristaloides y coloides)
El primer paso rumbo hacia esa fluidoterapia individualizada consiste en identificar la indicación del tratamiento (resucitación vs mantenimiento) ya que el volumen, velocidad y composición de las soluciones a infundir variará en función de las necesidades:
- Resucitación:
Las guías clásicas recomiendan la administración de bolus de 500 ml de cristaloides administrados de forma rápida (<15 minutos) y repetida hasta la normalización hemodinámica.
Aunque la protocolización en pacientes vulnerables se aleja de nuestros objetivos, en términos generales se recomiendan, durante la reanimación de estos pacientes, bolus de cristaloides menores (250-500 cc), que pueden repetirse cada 15 minutos en función de la respuesta hemodinámica, sin que el abordaje inicial sobrepase los 20 ml/kg, aconsejando la elección del cristaloide en función de la situación clínica (Ver imagen 1 e Hidratación a la CARTA)
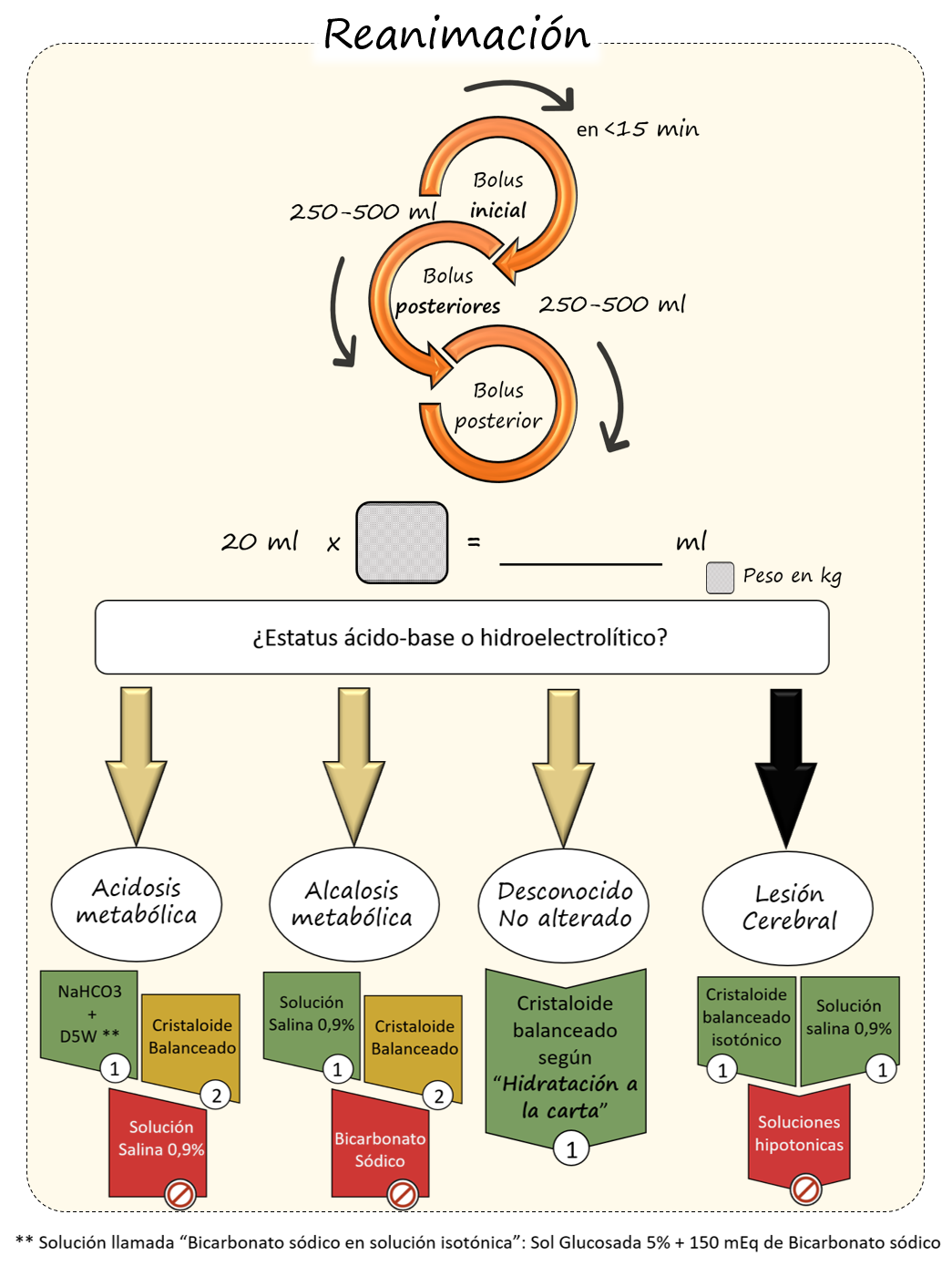 Imagen 1: aporte hídrico en la reanimación del paciente geriátrico
Imagen 1: aporte hídrico en la reanimación del paciente geriátrico
A día de hoy resultan claras las ventajas de los cristaloides en la resucitación, con diversos estudios que avalan su empleo y que confinan el uso de los coloides a situaciones muy específicas y reducidas (hepatopatía severa,..).
2. Mantenimiento:
Se propone la individualización del cálculo del volumen hídrico a infundir según la capacidad de eliminación de la sobrecarga (función renal) y de la capacidad para movilizar el volumen (función cardiaca) en cada uno de los pacientes. (ver imagen 2)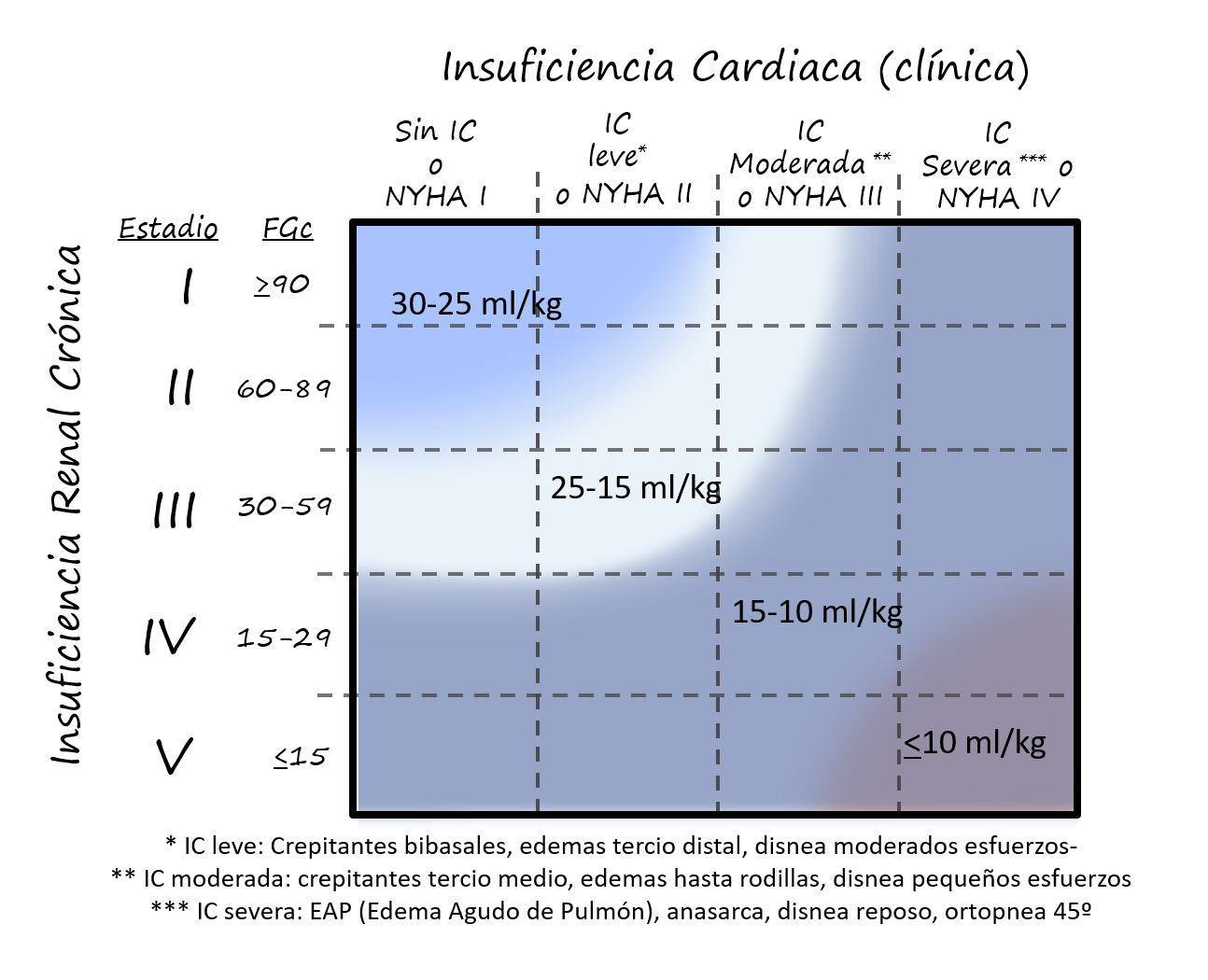
Imagen 2: cálculo del volumen de mantenimiento en el paciente geriátrico
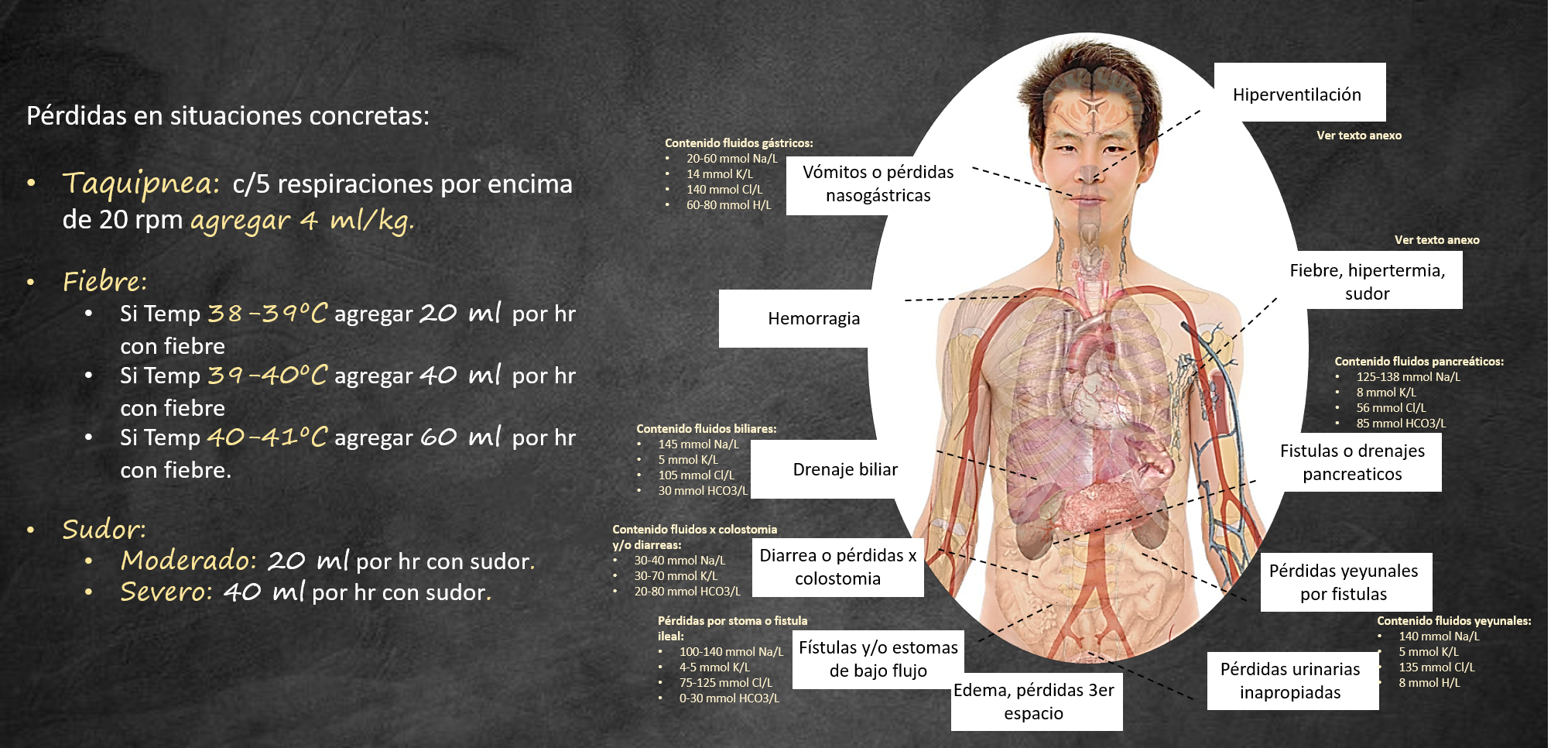
Tras el cálculo del volumen de mantenimiento las pérdidas deben de ser calculadas para establecer el total de líquido a administrarse en 24 hrs (Ver Imagen 3)
Imagen 3: cálculo del volumen de reposición
pero ¿qué cristaloide, para que paciente y por cuánto tiempo?
Al elegir la solución a infundir se propone la individualización en función de las características paramétricas del paciente (natremia, kaliemia, magnesemia, calcemia, ph…), de sus características particulares (comorbilidades, tratamientos concomitantes…) así como de las necesidades individualizadas: pérdidas (sudor, vómitos, diarreas…)/aportes (diluyentes, vía enteral…)
Presentamos una propuesta llamada “hidratación a la CARTA” como un instrumento que permita facilitar la toma de decisiones (cálculo de volumen y elección de solución a infundir por vía parenteral) basada en la individualización y el análisis de la situación clínica de forma continuada.
Es necesario recordar que el estatus hídrico y su reposición se corresponde con una situación de continua adaptación y corrección que requiere de controles periódicos y de reflexiones frecuentes para su adaptación, corrección o bien su retiro.
pero ¿qué vía de administración parenteral es la ideal para la resucitación, mantenimiento o reposición?
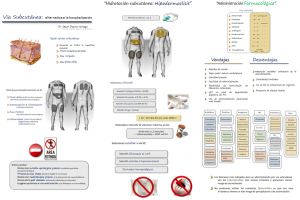
Aunque la endovenosa se considera como la vía de elección en la mayoría de las circunstancias, limitaciones relacionadas a extravasaciones, venopunciones dificultosas, agitación psicomotriz (con arrancamientos frecuentes, necesidad de contenciones) e infecciones relacionadas al catéter nos llevan a cuestionarla como primera opción en todo paciente geriátrico. Se propone, por tal motivo, a la vía subcutánea como alternativa en la hidratación parenteral en pacientes vulnerables.
pero ¿y si el paciente presentara una alteración electrolítica (por ejemplo una hipo/hipernatremia o una hipo/hiperkalemia…) afectaría la elección de solución a infundir?…
Próximamente publicaremos la 2a parte. “Fluidoterapia parenteral: Corrección hidroelectrolítica y ácido-base”, que completará el algoritmo propuesto en el paciente geriátrico, aportando una nueva herramienta con el objetivo facilitar el calculo del volumen y la elección de la solución a infundir.
Bibliografía:
- Williams, D.G. et.al “Fluid Management in the Elderly“. Curr Anesthesiol Rep 2017; 7: 357-363.
- Luckey, A.E. et.al “Fluid and Electrolytes in the Aged“. Arch Surg 2003; 138: 1055-1060.
- Herrera-Rodríguez, R. “Manejo de líquidos en el paciente geriátrico” Rev Mex Anestesiol 2012; 35 Supl1; S184-S188.
- Mohanty, S. et.al.”Optimal perioperative management of the Geriatric patient” J Am Coll Surg 2016; 222 (5): 930-946.
- Higashiguchi, T. et.al. “Guidelines for parenteral fluid management for terminal cancer patients“. JJCO 2016;1-7
- Finfer, S. et.al. “Intravenous fluid therapy in critically ill adults“. Nat Rev Nephrology 2018: 14: 541-557
- NICE Clinical Guideline 2018 “Intravenous fluid therapy in adults in hospital (CG174)“
- Volert, D. et.al. “ESPEN guideline on clinical nutrition and hydration in geriatrics” Clinical Nutrition 2018: 1-38. DOI: 10.1016/j.clnu.2018.05.024
- Harris, T. et.al “Fluid therapy in the emergency department: an expert practice review“. Emerg Med J 2018; 35: 511-515.
- Reddy, S. et.al “Crystalloid fluid therapy” Crittical Care 2016; 20(59): 1-9
- Langer, T. et.al “Intravenous balanced solutions: from physiology to clinical evidence” Anesthesiol Intensiv Ther 2015; 47: s78-s88.
- Kwon, Y.D. et.al “Selection of intravenous fluids“. AJKD 2018; 2: 900-902
- Hoorn, E. “Intravenous fluids: balancing solutions” J Nephrol 2017 (30); 485-492.
- El Gkotmi, N.et.al. “Use of intravenous fluid/solutions: a narrative review“. Curr Med Res Op 2017; 33 (3) 459-71.
- Severs, D. et.al. “A critical appraisal of intravenous fluids: from the physiological basis to clinical evidence” Nephrol Dial Transplant. 2017; 0: 1-10.
- Bartels. K. et.al “Rational fluid management in today´s ICU practice”. Critical Care 2013, 17 (Suppl 1): 56:-62
- Garnacho-Montero, J. et.al. “Cristaloides y coloides en la reanimación del paciente crítico“. Med Intensiva 2015; 39(5):303-315.
- Farkas, J. 2016 “Fluid selection & ph-guided fluid resuscitation“. EMCrit RACC. Consultado 21/07/2019. Disponible en: https://emcrit.org/ibcc/fluid/
- Hume, E “The forgotten ion Cl” Rev Chil anest 2018; 47: 125-131.
- Sánchez-Díaz, J.S. et.al “Soluciones balanceadas: cloro el nuevo villano” Med Crit 2017; 31(3): 152-158.
- Weinber, L. “Plasma-Lyte 148: A clinical review” World J Crit Care 2016; 5 (4): 235-250.
- Allen, S. e.tal. “Fluid Therapy and Outcome: Balance is best” 2014; 46: 28-32
- Van Regenmmortel, N. et.al. “Maintenance fluid therapy and fluid creep impose more significant fluid, sodium, and chloride burdens than resucitation fluids“. Intensive Care Med 2018; 44: 409-417.
- Self, W. et.al “Balanced Crystalloids versus Saline in Noncritically ill adults” NEJM 2018;378:819-28.
- Semler, M.W. et.al “Balanced Crystalloids versus Saline in Critically ill Adults” NEJM 2018;378:829-39.