

Como es práctica habitual desde hace algunos años, las diversas sociedades y grupos de expertos revisan y actualizan de forma cíclica las guías de práctica clínica, modificando conceptos, incorporando avances terapéuticos y renovando recomendaciones según la evidencia disponible. Este año han sido actualizadas las guías de Insuficiencia Cardiaca1, Fibrilación Auricular2, TEP/TVP3, entre otras.
Como cada vez que esto sucede, desde el ámbito de la Geriatría nos enfrentamos con una realidad: las guías se alejan de nuestra población (donde los pacientes suelen ser añosos, las comorbilidades confluyentes, la polifarmacia norma y los pronósticos vitales inciertos). Es necesario, por tanto, cuestionarnos constantemente sí … ¿adaptamos los pacientes a las guías o son las guías las que debemos adaptar al paciente? Particularmente considero que los que deben ser adaptados somos los profesionales sanitarios, incorporando herramientas que faciliten la identificación de pacientes cuya adaptación a guías les sea perjudicial diferenciándolos de aquellos en quienes la aplicación de las recomendaciones resulta necesaria.
La heterogeneidad individual propia del envejecimiento obliga a la incorporación de elementos ajenos a la simple cronología para dicho cribaje. Diversos planteamientos con el objetivo de medir la edad fisiológica (más que la cronológica) han sido realizados en los últimos años. En este sentido la medición de la Fragilidad ha mostrado ser la aproximación más plausible del grado de reserva y/o vulnerabilidad del paciente, útil en personalización de tratamientos y establecimiento de objetivos asistenciales conciliando intensidad terapéutica con situación clínica y voluntades del paciente.4
Concepto simple pero con definición compleja, la Fragilidad abarca un espectro clínico amplio (que va desde la preclínica hasta el final de vida), resultando fundamental para el diagnóstico situacional en el entorno geriátrico a través de los diversos escenarios clínicos.5 El problema hasta ahora (aparte de la definición) consistía en la falta de herramientas operativas simples que permitieran cuantificar mediante variables continuas el grado de vulnerabilidad del paciente. Diversas herramientas han sido recientemente publicadas en este sentido (VGI-Frail6, inter-RAI fragility scale7, Escala de Fragilidad Clínica8..) destacando el trabajo de nuestros compañeros de Vic (Dr. Amblas y compañía) que incorporando elementos de la Valoración Geriátrica Integral (VGI) han creado un índice sencillo, simple y útil para realizar este diagnóstico situacional: el VGI-Frail.
El reto clínico consiste en lograr incorporar dichas herramientas en la toma de decisiones, adecuando intensidad terapéutica y objetivos asistenciales según necesidades y voluntades del paciente. (ver Imagen 1)
Tras la determinación del grado de reserva fisiológica (mediante índices de fragilidad) resulta fundamental, para poder afinar nuestra aproximación, la consideración del grado de severidad o progresión de las enfermedades de nuestro paciente (mediante instrumentos validados como NECPAL9, PIG10, SPICT11). (ver Imagen 2)
Durante las agudizaciones se debe considerar a la severidad del proceso agudo (enfermedad actual) como el determinante final para el diagnóstico situacional. Valoración que añadida a grado de vulnerabilidad y severidad de enfermedades crónicas permitirán afinar el pronóstico vital y facilitar la toma de decisiones.
En situaciones complejas, tras definir grado de fragilidad del paciente y severidad de enfermedades (tanto crónicas como agudas), resulta necesario para la toma de decisiones la incorporación de los principios éticos fundamentales.
Conclusión: En el ámbito de la Geriatría la toma de decisiones puede verse facilitada mediante el establecimiento de un diagnóstico situacional fundamentado en la medición de reserva fisiológica así como el grado de severidad/progresión de enfermedades (agudas y crónicas), considerando siempre la incorporación de los principios éticos fundamentales.
Tendremos que ver en futuros estudios si este abordaje (añadiendo severidad y progresión de enfermedades a la valoración de la vulnerabilidad) nos ayuda en la toma de decisiones en la población Geriátrica
Bibliografía:
Bajo el lema “Envejecimiento y cronicidad: una oportunidad para la prevención y la innovación”, nos reuniremos desde el 7 al 9 de junio de 2017 en el Palacio de Congresos de A Coruña para celebrar el 59 Congreso de la Sociedad Española de Geriatría y Gerontología (SEGG) y 29 congreso de la Sociedade Galega de Xerontoloxia e Xeriatria (SGXX).
El plazo de inscripción reducida para el 59 Congreso de la Sociedad Española de Geriatría y Gerontología y 29 congreso de la Sociedade Galega de Xerontoloxia e Xeriatria finaliza el próximo 18 de abril de 2017.
No puedes faltar a la cita. ¡Te esperamos!
Puedes inscribirte al congreso y consultar el programa preliminar a través de la web: www.geriatria2017.com
http://https://youtu.be/AjHAn8qFVkA
 En los pacientes geriátricos tienden a confluir diversos factores como la fragilidad vascular, el deterioro de la movilidad, la alteración del estado mental y las alteraciones en la deglución que confieren una particularidad a este grupo poblacional y dificultan la identificación de la vía de administración más adecuada.
En los pacientes geriátricos tienden a confluir diversos factores como la fragilidad vascular, el deterioro de la movilidad, la alteración del estado mental y las alteraciones en la deglución que confieren una particularidad a este grupo poblacional y dificultan la identificación de la vía de administración más adecuada.
El tejido subcutáneo, presente en toda la superficie corporal, ofrece características distintivas que permiten considerarlo como posible vía alternativa de administración, con pocos receptores de dolor, amplia irrigación, alta distensibilidad y escasa actividad proteolítica.
Para más detalles sobre aspectos básicos del tejido subcutáneo, la hipodermoclisis y administración farmacológica os dejo el enlace de una reciente revisión: http://journals.cambridge.org/abstract_S095925981500012X
Agrego un resumen que puede ser de utilidad en la práctica clínica habitual. Triptico
Oscar Duems
Categoría: Personal Investigador – Médico Adjunto Servicio Geriatría
Duración prevista del contrato: del 01.01.2017 al 31.12.2017 (Personal Investigador) e indefinido (Atención Continuada)
Jornada: 50% Investigación + 50% Guardias Servicio de Geriatría
Salario bruto / mes: Grupo A Convenio SISCAT (XHUP red pública de Hospitales)
Requisitos: Médico Especialista en Geriatría. Idiomas: lengua inglesa hablada y escrita.
Tareas a realizar: colaboración en las diversas actividades de investigación del Servicio de Geriatría (RADIO Project, RIS3CAT-DIALCAT, FIS-AQUAS, así como en otros proyectos de investigación del Servicio). Guardias de planta en el Servicio de Geriatría del Hospital General de Granollers (UGA, UME, UCP)
Interesado contactar con: Dirección de Personas, Formación y Desarrollo. Hospital General de Granollers, persona de contacto Mónica Buqueras. email mbuqueras@fhag.es Teléfono 34 635 480 194; 93 842 50 00 ext 2845
Plazo de presentación de solicitudes: desde el día siguiente a su publicación y hasta el 8 de Diciembre.
Documentación a presentar: Carta de solicitud. Curriculum vitae, fotocopia DNI/NIE/pasaporte
La insuficiencia cardíaca (IC) es una enfermedad muy prevalente1, con elevada mortalidad (50% a los 5 años)2 y elevada tasa de reingresos. El último informe de la central de resultados del observatorio de salud de la Generalitat de Catalunya muestra datos del 20153:
Cifras que se mantienen muy estables en los últimos tres años.
La IC en España es la causa más frecuente de hospitalización en mayores de 65 años, la cuarta causa de mortalidad y además los pacientes con IC tienen una media de dos visitas a urgencias al año, lo que supone, un 3`8% del gasto sanitario y un 2’6% del gasto hospitalario4. Los costes económicos son sobretodo a expensas de las hospitalizaciones, pero el gran problema de los ingresos y reingresos en los pacientes ancianos es el deterioro funcional5 y de la calidad de vida6 que conllevan.
Sabemos que es fundamental la educación y el apoderamiento de pacientes y cuidadores, imprescindible la buena transición de cuidados y vital un modelo asistencial más enfocado al enfermo crónico complejo, ya que el mayor grueso de pacientes con IC presentan comorbilidad, polifarmacia, discapacidad y fragilidad. Sin entrar en la gestión de recursos, en este post se intenta aportar algo de luz a las estrategias diagnóstico terapéuticas, ya que dado el impacto que supone la IC cualquier novedad en este aspecto resulta relevante.
En relación a la reciente guía de la Sociedad Europea de Cardiología sobre la IC7, os adjuntamos la siguiente presentación, donde a parte de nombrar los puntos claves de la guía, nos focalizamos más en el papel que juega el hierro en la IC.

Para finalizar creemos que también puede ser de vuestro interés este vídeo de la Sociedad Española de Cardiología: ¿Que más podemos hacer para optimizar el manejo del paciente con insuficiencia cardíaca? donde se habla sobre el uso de los péptidos natriuréticos en la práctica clínica8, sobre si aportan algo los NACOs en los pacientes con IC9 y finalmente sobre los beneficios de disminuir la frecuencia cardíaca10.
REFERENCIAS:
1-Hall, M. J., Levant, S., & DeFrances, C. J. (2012). Hospitalization for congestive heart failure: United States, 2000–2010. age, 65(23), 29.
2-Chen, J., Normand, S. L. T., Wang, Y., & Krumholz, H. M. (2011). National and regional trends in heart failure hospitalization and mortality rates for Medicare beneficiaries, 1998-2008. Jama, 306(15), 1669-1678.
3-Página web del Observatorio del sistema de Salud de Catalunya [Consultada 20 de julio 2016]: http://observatorisalut.gencat.cat/es/central_de_resultats/
4- Montes-Santiago, J., Lorido, J. C. A., & González, J. M. C. (2014). Epidemiología de la insuficiencia cardíaca aguda. Medicina Clínica, 142, 3-8.
5-Martínez-Sellés, M., Vidán, M. T., López-Palop, R., Rexach, L., Sánchez, E., Datino, T., … & Bañuelos, C. (2009). El anciano con cardiopatía terminal. Revista española de cardiología, 62(4), 409-421.
6-Juenger, J., Schellberg, D., Kraemer, S., Haunstetter, A., Zugck, C., Herzog, W., & Haass, M. (2002). Health related quality of life in patients with congestive heart failure: comparison with other chronic diseases and relation to functional variables. Heart, 87(3), 235-241.
7-Ponikowski, P., Voors, A. A., Anker, S. D., Bueno, H., Cleland, J. G., Coats, A. J., … & Jessup, M. (2015). 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European heart journal, ehw128.
8.-Pascual-Figal, D. A., Casademont, J., Lobos, J. M., Piñera, P., Bayés-Genis, A., Ordóñez-Llanos, J., & González-Juanatey, J. R. (2016). Documento de consenso y recomendaciones sobre el uso de los péptidos natriuréticos en la práctica clínica. Revista Clínica Española.
9-Xiong, Q., Lau, Y. C., Senoo, K., Lane, D. A., Hong, K., & Lip, G. Y. (2015). Non‐vitamin K antagonist oral anticoagulants (NOACs) in patients with concomitant atrial fibrillation and heart failure: a systemic review and meta‐analysis of randomized trials. European journal of heart failure, 17(11), 1192-1200.
10-Lupón, J., Domingo, M., De Antonio, M., Zamora, E., Santesmases, J., Díez-Quevedo, C., … & Bayes-Genis, A. (2015, June). Aging and heart rate in heart failure: clinical implications for long-term mortality. In Mayo Clinic Proceedings(Vol. 90, No. 6, pp. 765-772). Elsevier.
Este 18 de mayo se ha celebrado en Barcelona una jornada sobre Procalcitonina (PCT) y Proadrenomedulina (MR-proADM), dos biomarcadores para la rápida identificación y evaluación del riesgo de sepsis en el paciente grave. El evento fue organizado por ThemoFisher con el aval de diversas sociedades científicas (SOCMUE, SOCMIC, Societat catalana pediatria y ACCLC)
Un biomarcador no deja de ser una herramienta diagnóstica, no le podemos pedir que sea un gold estándar y por lo tanto la interpretación aislada es muy arriesgada y peligrosa.
Si quisiera ser muy breve, por si no os interesa demasiado el tema y os queréis ahorrar leer todo este post, solo querría que os quedaseis con esto:
Seguimos? no me extenderé…
PROCALCITONINA (PCT)
Ya llevamos un tiempo usando la PCT como parámetro específico y fiable para determinar infecciones bacterianas graves. Recordar que:
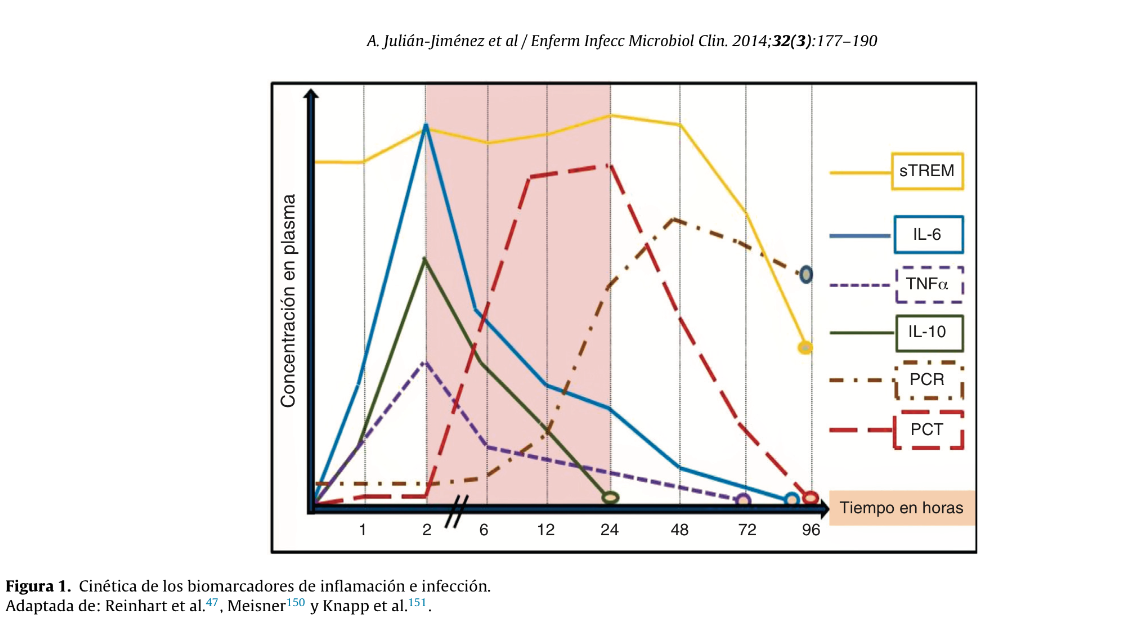
La PCR tiene una cinética más lenta que la PCT. La PCR puede estar elevada aún cuando la infección está remitiendo. PCR: múltiples procesos inflamatorios, agudos y crónicos pueden elevar sus niveles disminuyendo su sensibilidad y especificidad, respecto a PCT. La semivida de PCT es de 20-30h. Se considera que una reducción del 30-50%de PCT significa que el estímulo ha cesado o que el proceso está en resolución adecuada.
PROADRENOMEDULINA
La adrenomedulina (ADM) es un péptido con actividad inmunomoduladora, metabólica y se eleva en situaciones de estrés celular y enfermedades entre las que destacan las cardiovasculares. Su vida media es muy corta por lo que medirlo en sangre es muy difícil. MidRange-Proadrenomedulin (MR-ProADM) es la fracción medial del precursor de la ADM que puede ser utilizada como sustituto de esta.
¿Y SI LOS COMBINAMOS? COMBINACIONES POTENCIALES DE PCT y MR-proADM
Para interpretar las combinaciones potenciales de PCT con MR-proADM os adjunto esta tabla de www.mrproadm.com.
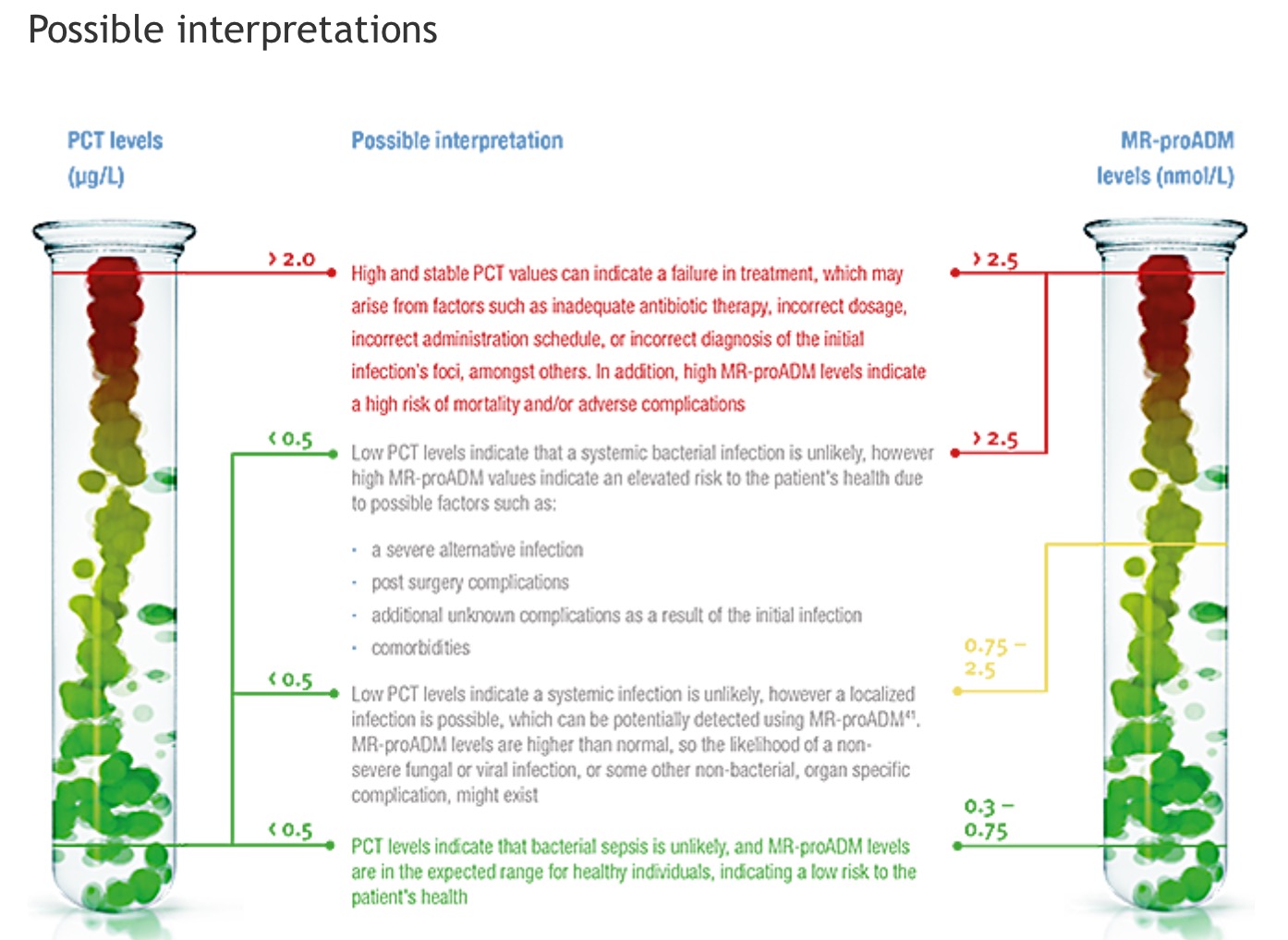
Tabla sobre diagnóstico de una infección bacteriana sistémica/sepsis utilizando PCT y agrupamientos de pronósticos estimados para MR-proADM. Los puntos de corte se basaron en valores encontrados en las publicaciones. se encontraron unos puntos de corte óptimos para predecirla mortalidad en una seriede diferentes grupos de sepsis, que incluirían solo pacientes con sepsis (6),(7) . Estudio reproducido por gentileza de Bruno Viaggi, UCI del Hospital Universitario de Careggi, Florencia, Italia.
Como se muestra en la tabla la combinación de PCT con MR-proADM, puede proporcionar una alerta temprana sobre complicaciones adicionales, independientemente de la infección bacteriana, maximizando de esta forma la seguridad de los pacientes.
Ya veremos cuando utilizaremos MR-proADM, de momento que no nos coja de nuevo.
Referencias:
1.-Müller, B., Becker, K. L., Schächinger, H., Rickenbacher, P. R., Huber, P. R., Zimmerli, W., & Ritz, R. (2000). Calcitonin precursors are reliable markers of sepsis in a medical intensive care unit. Critical care medicine, 28(4), 977-983.
2.-Schuetz, P., Albrich, W., Christ-Crain, M., Chastre, J., & Mueller, B. (2010). Procalcitonin for guidance of antibiotic therapy. Expert review of anti-infective therapy, 8(5), 575-587.
3.-Kopterides, P., Siempos, I. I., Tsangaris, I., Tsantes, A., & Armaganidis, A. (2010). Procalcitonin-guided algorithms of antibiotic therapy in the intensive care unit: a systematic review and meta-analysis of randomized controlled trials. Critical care medicine, 38(11), 2229-2241.
4.-Andaluz-Ojeda, D., Cicuéndez, R., Calvo, D., Largo, E., Nogales, L., Muñoz, M. F., … & Bermejo-Martín, J. F. (2015). Sustained value of proadrenomedullin as mortality predictor in severe sepsis. Journal of Infection, 71(1), 136-139.
5.-Bello, S., Lasierra, A. B., Mincholé, E., Fandos, S., Ruiz, M. A., Vera, E., … & Torres, A. (2012). Prognostic power of proadrenomedullin in community-acquired pneumonia is independent of aetiology. European Respiratory Journal,39(5), 1144-1155.
6.- Valenzuela Sánchez F. DIAGNOSTIC AND PROGNOSTIC USEFULNESS OF PRO-ADRENOMEDULLIN LEVELS IN PATIENTS WITH SEVERE SEPSIS. University Hospital SAS of Jerez, Jerez de la Frontera (Cadiz), Spain;2014 IN PRESS
7.-Angeletti, S., Ciccozzi, M., Fogolari, M., Spoto, S., Presti, A. L., Costantino, S., & Dicuonzo, G. (2015). Procalcitonin and MR-proAdrenomedullin combined score in the diagnosis and prognosis of systemic and localized bacterial infections. Journal of Infection.
Las recientes sesiones de revisión sobre marcapasos (MCP) impartidas en el servicio nos ayudan a abrir los ojos y atender a las múltiples consideraciones del paciente portador de MCP.
Aunque a menudo se dispone de unidades de arritmias donde se suelen aplicar programadores, la presentación de los pacientes en la consulta o en urgencias nos obliga a realizar una primera aproximación diagnóstica y plan previo al abordaje del especialista. Resulta importante entonces, la integración de estos conocimientos en la primera línea del batallón.
A continuación, se comparten dos casos atendidos en las últimas 48h que nos han obligado a “abrir los ojos”:
CASO 1: Varón de 90 años con cardiopatía isquémica con FEVI deprimida, Fibrilación auricular paroxística y Portador de MCP VVI con última revisión en abril de 2010 (desvinculado de controles desde entonces). Sin aumento de signos congestivos ni episodios de bajo gasto.
Ritmo sinusal de base con abundantes EESSVV. Aparenta problemas de estimulación, con FC entre tonos de hasta 35 lpm sin saltar. Ocasionalmente se visualiza la espícula ventricular.
¿Principal sospecha diagnóstica?
CASO 2: Mujer de 71 años con miocardiopatia hipertensiva y estenosis aórtica moderada, portadora desde hace 2 meses de un marcapassos DDD por bloqueo auricular completo. Desde hace una semana presenta aumento progresivo de su disnea hasta hacerse de reposo, con edemes bimaleolares y precisando aumento progresivo de diurético.
Taquicardia rítmica de QRS ancho, con estimulación mediada por marcapasos a nivel ventricular a 120 lpm con espiga delante de los QRS. No se objetivan espigas de estimulación auricular ni ondas p. MCP normocolocado, estimula en VD y genera morfología de BRI.
Ritmo registrado previamente.
¿Principal sospecha diagnóstica?
Ayuda para la resolución:
Seguimiento del paciente con marcapasos. Disfunciones del sistema de estimulación. Efectos de indicación o programación incorrecta: síndrome de marcapassos. Rev Esp Cardiol Supl. 2007
http://www.revespcardiol.org/es/seguimiento-del-paciente-con-marcapasos-/articulo/13110809/
