

Esta semana Mody et al. del Servicio de Geriatria de la Universidad de Michigan, en Ann Arbor, hablan sobre la posibilidad de integrar programas de prevención de infección entre hospitales y centros sociosanitarios. Resaltan las ventajas de los “sistemas sanitarios integrados”, como por ejemplo el modelo de Kaiser Permanente con dispositivos hospitalarios, sociosanitarios y comunitarios; donde se pueden beneficiar todos los dispositivos asistenciales del conocimiento y experiencia de los comités de infecciosas y de los protocolos de prevención de la infección nosocomial. https://bit.ly/2IJGZO1
Es reconfortante ver como el modelo sanitario catalán destaca por ser vanguardista en la implementación de estas políticas sanitarias. En este sentido el CatSalut ya en el año 2011 introdujo los centros Sociosanitarios de Catalunya del programa de vigilancia de la infección nosocomial. https://bit.ly/2HW2dqD
Los pacientes de las unidades de atención postaguda tiene problemas médicos inherentes a la hospitalización como: más instrumentación, más prevalencia de heridas, reingresos hospitalarios y uso elevado de antibióticos en comparación con los residentes de cuidados de larga estancia.
Los centros sociosanitarios suelen tener dificultades para implementar y mantener programas de prevención de infecciones de manera efectiva. En primer lugar, tanto los pacientes que reciben atención postaguda como los ingresados en unidades de larga estancia frecuentemente visitan áreas comunes, como comedores, áreas de rehabilitación y salas de visitas de familiares, lo que aumenta el riesgo de transmisión de patógenos.
Dado que las infecciones siguen siendo una de las principales causas de reingreso de los pacientes desde centros de internamiento a hospitales, las colaboraciones entre hospital y centros sociosanitarios tienen el potencial de mejorar la calidad de la atención, la satisfacción del paciente y pueden dar como resultado un menor número de reingresos, costos reducidos y disminución en transmisión de patógenos.
No podemos estar más de acuerdo con la reflexión de los autores “La transición hacia sistemas integrados de salud brinda una oportunidad única para colaborar con un objetivo compartido de reducir las infecciones y mejorar la calidad de la atención” y en reconocer el modelo Catalán como buen ejemplo de sistema sanitario integrado.
 Dra. Elena Barranco, Unitat de Psiocogeriatria, Servei de Geriatría HGG.
Dra. Elena Barranco, Unitat de Psiocogeriatria, Servei de Geriatría HGG.
El delirium és un trastorn agut de l’atenció i de les funcions cognitives de base orgànica i evolució fluctuant. Es tracta d’una síndrome geriàtrica molt comú i prevalent en ancians hospitalitzats i que confereix mal resultats en salut tan a curt com a llarg plaç. Les dades disponibles refereixen una prevalença de fins el 35% dels ancians ingressats que pot arribar al 70% dels pacients en cures intensives.
Com a tota síndrome geriàtrica la seva aparició respon a múltiples etiologies i pot ser la manifestació clínica (a vegades la única) d’un problema greu de salut.
La possibilitat de desenvolupar delirium davant de qualsevol problema de salut (factors precipitants) depend de la vulnerabilitat del pacient que confereixen els factors predisponents. Entre els factors predisponents es descriuen dèficits visuals, la severitat de la malaltia, la presència de deteriorament cognitiu i tenir la funció renal alterada. De fet estar diagnosticat de demència és el factor predisponent més important per presentar delirium amb desencadenants més lleus. Entre els desencadenants més importants serien infeccions ocultes , fàrmacs, immobilització, problemes cardiorrespiratoris o problemes neurològics.
El primer pas és la detecció diagnòstica que hem de fer davant de qualsevol canvi sobtat en l’estat mental del pacient. Es recomana fer servir un algoritme diagnòstic com el CAM (Confusion Assessment Method). Pel diagnòstic hem de corroborar un inici agut i curs fluctuant en un pacient inatent que pot presentar a més a més desorganització del pensament i/o alteració del nivell de conciència.
Un cop diagnosticat cal detectar i tractar els factors desencadenants que contribueixen i la causa etiològica que l’ha provocat. El maneig no farmacològic inclou la recuperació de les rutines, la mobilització precoç i assegurar una alimentació i hidratació adequades així com evitar l’ús de sondes o cateters innecessaris. Cal revisar la pauta de tractament farmacològic del pacient i retirar aquells medicaments que poden estar implicats com els que tenen una acció anticolinèrgica.
Alguns pacients presenten quadres d’agitació greus que comprometen la seva seguretat i impedeixen un abordatge correcte. En aquest cas estan indicats els neurolèptics com a tractament simptomàtic, sempre en les dosis més baixes possibles i durant el menor temps possible.
Els pacients amb delirium tenen pitjors resultats en salut, un temps d’estada a l’hospital més llarg, més consum de recursos, més mortalitat i més institucionalització. A llarg plaç, cada cop hi ha més estudis que relacionen el delirium amb la progressió a deteriorament cognitiu i demència.
Una actitud proactiva i intervencions multifactorials interdisciplinars (i la interconsulta a geriatria) han demostrat la reducció en incidència, severitat i duración.


Hace unas semanas, a raíz de un artículo publicado en la prensa que mencionaba que Theresa May, Primera ministra británica, anunciaba la creación de un Ministerio para combatir la soledad en Reino Unido; me hizo reflexionar sobre la situación en España y, sobre todo, en nuestros pacientes geriátricos.
Cuántas veces durante el pase de visita médico no hay familiares o cuidadores que se preocupen de la higiene personal básica de nuestros pacientes ingresados o que pregunten sobre la evolución de los mismos. Y esta situación es, muchas veces, la realidad que tienen que vivir ellos en sus hogares, día a día.
En España el 11.4% de personas no institucionalizas mayores de 65 años se sienten solas, según la Encuesta sobre personas mayores realizada en 2010; y estas cifras aumentan en mayores de 80 años (1).
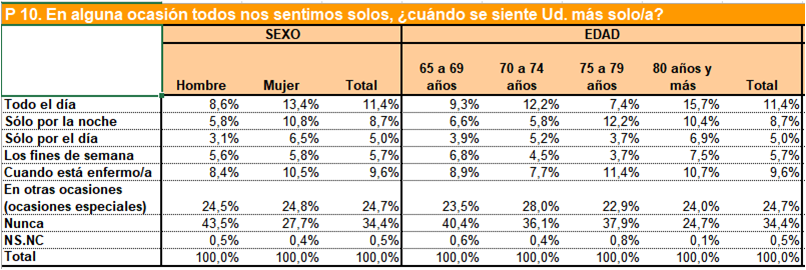
Entre las situaciones que pueden influir para que las personas mayores sientan soledad, se describen: vivir solos, tener una escasa red social, dependencia física, aislamiento social, entre otros (2).
Algunos estudios demuestran que el aislamiento social y la soledad durante la vejez puede exacerbar la involución mental e inmunitaria (3); o también, que la soledad y el aislamiento social son factores de riesgo para desarrollar enfermedad coronaria e ictus (4). Asimismo, puede servir de antesala paradiagnosticar depresión mayor yaumenta el índice de intentos de suicidioen la población geriátrica (5). Razones más que suficientes para detectar la soledad y actuar a tiempo.
Los centros de atención primaria y los trabajadores sociales de zona se encargan también de registrar las personas mayores que se sienten solas y se ponen en contacto con entidades no gubernamentales que ofrecen servicios de voluntariado, como es el caso de “Amics de la GentGran”. Esta y otras organizaciones previenen la soledad de las personas mayores.
Hace unos años tuve la oportunidad de participar como voluntaria de esta organización y considero que fue una experiencia realmente enriquecedora y muy gratificante.
En Memoria de Rosa (1928-2015), usuaria de “Amigos de los mayores”; Amiga y “Abuela”.
Escrito por la Dra Bao.
Bibliografía:
Este trabajo sitúa la fragilidad como signo vital pronóstico en el anciano atendido en el servicio de Urgencias.
La identificación de la fragilidad se realiza a través de 24 ítems incluidos en un proceso de valoración geriátrica integral y se basa en la teoría de acúmulo de déficits de Rockwood .
Esta valoración estandarizada se realiza con el instrumento de valoración de contacto interRAI Contact Assessment de Urgencias. Una valoración geriátrica administrada en unos 15 minutos, mayoritariamente por enfermería, contemplando los diferentes dominios geriátricos y habiendo demostrado su valor predictivo.

El presente trabajo estudia la relación de este índice de fragilidad con resultados adversos (muerte a 28 día, estancia media hospitalaria, institucionalización) y demuestra la factibilidad de aplicar el índice de fragilidad en los servicios de urgencias y su asociación con resultados asistenciales.
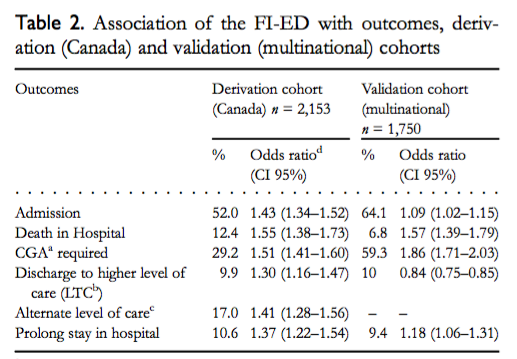
Los autores demuestran en este estudio la validez del índice de Fragilidad en Urgencias en una cohorte internacional procedente de 7 países. La identificación de los ancianos más vulnerables en urgencias brinda la oportunidad de considerar la fragilidad en la orientación diagnostica, en la intervención y en la planificación de cuidados. Permitiendo así disponer de una herramienta que nos ayude a asignar y ajustar mejor los recursos sociosanitarios.
La toma de decisiones en momentos críticos resulta cada vez más complicada, debido en gran parte a la enorme dificultad de establecer un pronóstico de vida fiable.
La heterogeneidad individual propia del envejecimiento impide considerar a la edad cronológica como el marcador pronóstico modulador de intensidad terapéutica que tanto se anhela. Situación que ha conducido a que desde distintos campos de acción de la medicina (ej. oncología, medicina crítica, pneumología, cardiología..) se preste atención a conceptos acuñados en entornos geriátricos (ej. diagnóstico situacional, reserva fisiológica, capacidad intrínseca y fragilidad).
El pronóstico, en el contexto de la medicina crítica, tradicionalmente se ha establecido mediante escalas que midiendo la respuesta fisiológica al estrés (ej. APACHE II, SAPS II, SOFA) permiten perfilar la severidad de enfermedad aguda y probabilidad de supervivencia a corto plazo. Planteamiento que al no incorporar elementos determinantes en el paciente anciano como el status funcional ni la severidad de enfermedades previas y omitir conceptos como discapacidad o fragilidad pierden sensibilidad pronostica en nuestro entorno. Este mismo hecho sucede en otros campos de acción como cardiología (ej. NYHA para la insuficiencia cardiaca, CHA2DS2-vasc en la fibrilación auricular), pneumología (ej. escala GOLD en el EPOC), entre otros.
Diversos planteamientos con el objetivo de medir la edad fisiológica (más que la cronológica) se han realizado en los últimos años. En este sentido, la medición de la fragilidad ha mostrado ser la aproximación más plausible del grado de reserva y/o vulnerabilidad del paciente, útil en la individualización de tratamientos y establecimiento de objetivos asistenciales conciliando intensidad terapéutica con situación clínica y vulnerabilidad del paciente1. (Figura 1)
Aunque varias definiciones de fragilidad han sido propuestas aún no existe una simple definición operativa que logre satisfacer a todos. (Se comentó en una entrada anterior del blog “En busca de la Fragilidad” ). La fragilidad se caracteriza por una pérdida de la reserva fisiológica y consecuentemente una incapacidad para mantener la homeostasis necesaria para combatir las situaciones de estrés. Es una condición marcada por el declive en múltiples sistemas fisiológicos que conlleva a la pérdida de la capacidad adaptativa y de recuperación tras evento agudo asociada a peores resultados de salud1,2. (Figura 2)
Dos visiones de la fragilidad opuestas en cuanto a población diana, pero complementarias desde el punto de vista conceptual (entendido como un continuum asistencial) son las que han prevalecido. (ver figura ADJUNTA al final del post) El fenotipo de fragilidad parte de un proceso profundamente biológico que refleja el progresivo deterioro del substrato físico subyacente y por tanto de la capacidad funcional previa a la discapacidad. Mientras que la fragilidad entendida como el acúmulo de déficits resulta de un proceso impulsado por enfermedades y condiciones crecientes que conducen a la fragilidad. (Figura 3)
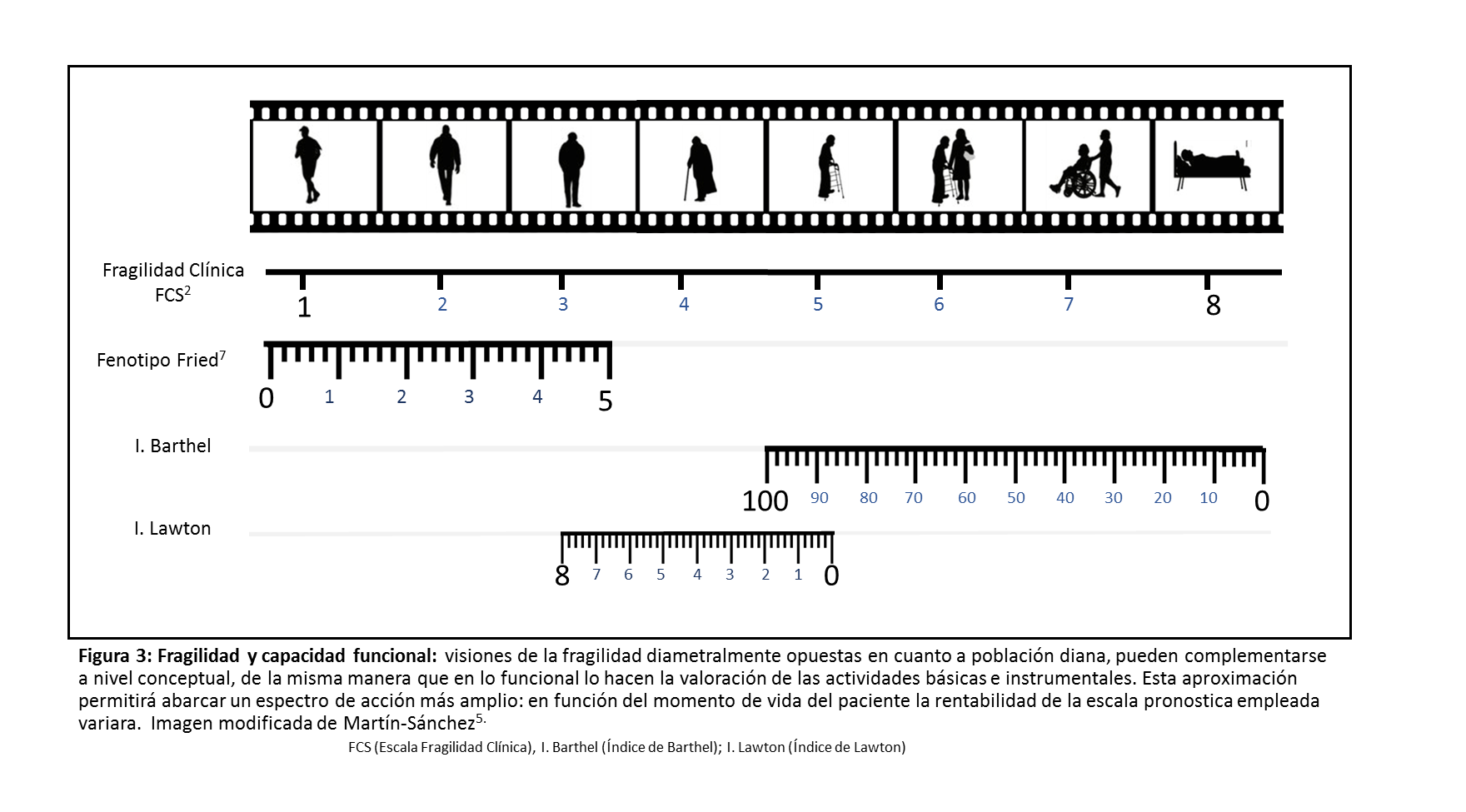 Ya sea por una enfermedad crónica que agote la reserva fisiológica o por una enfermedad aguda que la sobrepase, la medición de la fragilidad puede resultar útil para adecuar la intensidad del tratamiento en los distintos niveles asistenciales.
Ya sea por una enfermedad crónica que agote la reserva fisiológica o por una enfermedad aguda que la sobrepase, la medición de la fragilidad puede resultar útil para adecuar la intensidad del tratamiento en los distintos niveles asistenciales.
Se podrían proponer dos esquemas:
El primero (Figura 4) combina la determinación del grado de reserva fisiológica mediante índices de fragilidad (en este caso mediante la Escala de Fragilidad Clínica o FCS2) y el grado de severidad o progresión de enfermedad/es (mediante instrumentos validados como el NECPAL9) para poder establecer una limitación terapéutica.
El segundo esquema (figura 5) representa una aproximación que involucra a ambas visiones de la fragilidad para facilitar la toma de decisiones en función del momento en el cual se encuentre nuestro paciente.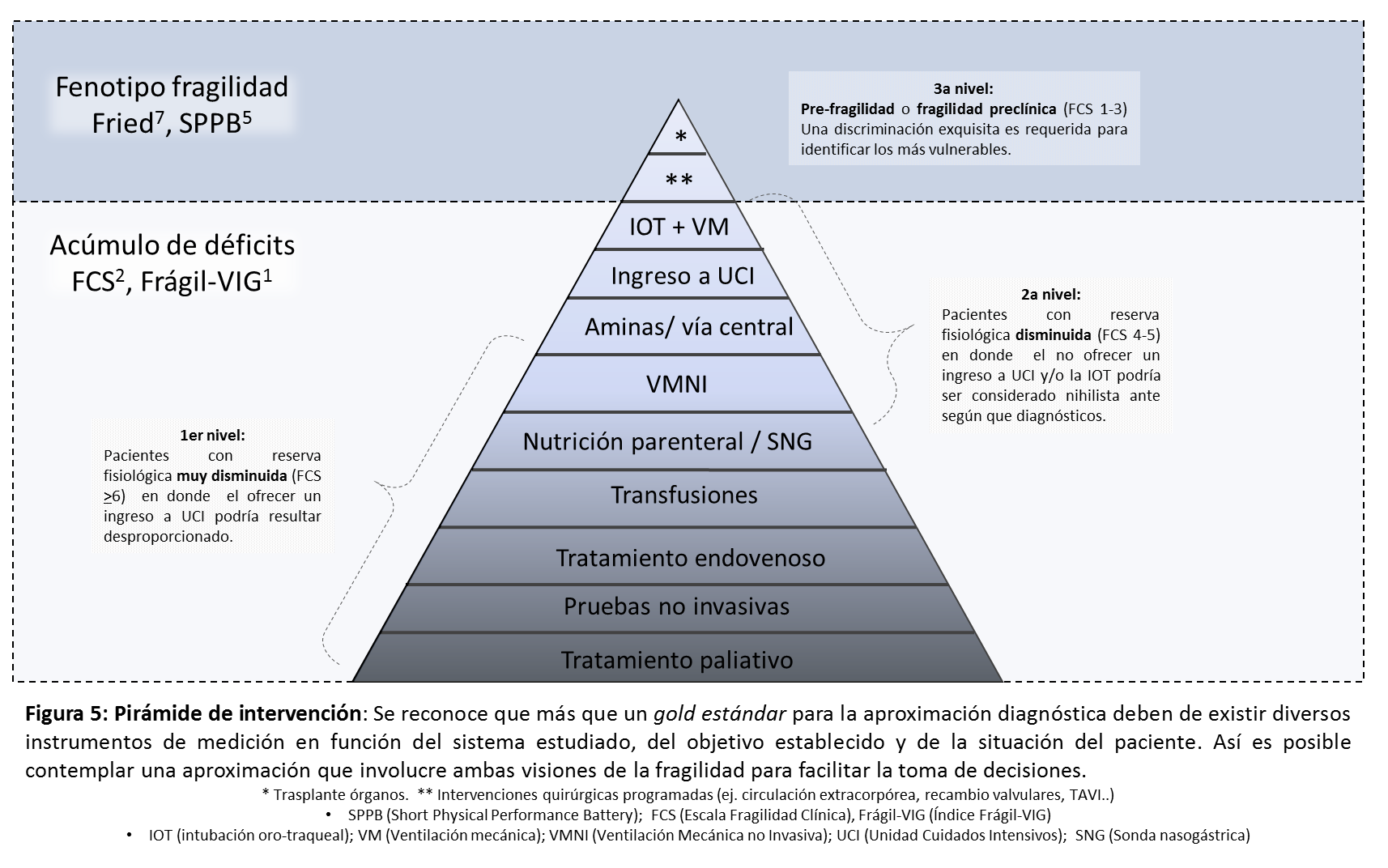
Seguramente el enfermo crítico de edad avanzada nos seguirá creando dilemas a los que tendremos que dar una respuesta rápida… el más próximo sería encontrar aquel marcador pronóstico modulador de intensidad terapéutica …¿es acaso la fragilidad?.
Biografía:
 La curiosidad de esta rara enfermedad empieza por su nombre. Haciendo un pequeño apunte histórico, el barón von Münchhausen nacido en 1720 fue un germano conocido entre la aristocracia del momento por su fama de cuentacuentos en relación a inverosímiles hazañas de guerra tras regresar de sus campañas militares en Rusia. Era incluso referencia para muchos viajeros que querían oír sus historias. Un científico llamado Rudolf Raspe que había coincidido en uno de sus coloquios, publicó unos años más tarde en Inglaterra unas tiras cómicas basadas en aquellas historias, caricaturizando su figura de antihéroe con rasgos Quijotescos. No protegió la identidad del barón, tan solo anglenizó el nombre a Munchausen, por lo que repercutió en la reputación del barón, aún en vida. De manera muy audaz y acertada Richard Asher en 1951 denomina de este modo al trastorno facticio que describe. Años más tarde, en 1977, el pediatra Sir Roy Meadow describe el Síndrome de Munchausen by proxy (MSbP).
La curiosidad de esta rara enfermedad empieza por su nombre. Haciendo un pequeño apunte histórico, el barón von Münchhausen nacido en 1720 fue un germano conocido entre la aristocracia del momento por su fama de cuentacuentos en relación a inverosímiles hazañas de guerra tras regresar de sus campañas militares en Rusia. Era incluso referencia para muchos viajeros que querían oír sus historias. Un científico llamado Rudolf Raspe que había coincidido en uno de sus coloquios, publicó unos años más tarde en Inglaterra unas tiras cómicas basadas en aquellas historias, caricaturizando su figura de antihéroe con rasgos Quijotescos. No protegió la identidad del barón, tan solo anglenizó el nombre a Munchausen, por lo que repercutió en la reputación del barón, aún en vida. De manera muy audaz y acertada Richard Asher en 1951 denomina de este modo al trastorno facticio que describe. Años más tarde, en 1977, el pediatra Sir Roy Meadow describe el Síndrome de Munchausen by proxy (MSbP).
El MSbP o Factitious disorder imposed on another se considera un trastorno psiquiátrico dentro de la categoría de los trastornos somatomorfos recogido en el DSM V en el que el cuidador es el perpetrador de la sintomatología de la persona a su cargo para gratificación propia al recibir atención médica. A diferencia de los trastornos conversivos, es deliberado, es decir, existe una intencionalidad. En cambio, respecto al simulador (malingering) con el que comparte la intencionalidad del acto y la conciencia de ficción, existe diferente motivación, la ganancia personal el MSbP es interna (no externa; p.e. económica), el beneficio recae en la propia satisfacción de prestar un rol de cuidador dedicado al que elogiar.
La mayor parte de los casos descritos en la literatura son pediátricos aunque en revisiones recientes de los pocos casos en adultos, entorno a la mitad hay ancianos involucrados. La pediatría y la geriatría no sólo tienen en común la atención de la persona en los extremos de la vida, también se asemejan en la existencia de la figura del cuidador o responsable del individuo no autónomo o dependiente. En este sentido, el MSbP se basa en una relación disruptiva entre cuidador y cuidado, por tanto es una entidad a tener en cuenta en ambas disciplinas. Probablemente exista un infradiagnóstico en el anciano ya que, a diferencia del paciente pediátrico, se asume la situación de enfermedad como algo habitual y se piensa menos en este tipo de trastornos.
Se debe esperar un potencial aumento de incidencia en las próximas décadas en el contexto de envejecimiento de la población, aumento de la fragilidad y la previsible mayor proporción de individuos en situación de vulnerabilidad y discapacidad.
Existe una dualidad que puede ayudar a la identificación de esta entidad. En primer lugar, se presenta un problema médico recurrente no resuelto con una constelación de signos y síntomas de origen desconocido. Este último aspecto confiere mayor complejidad en el diagnóstico diferencial en geriatría dada la mayor probabilidad de presentación clínica atípica de las enfermedades. En segundo lugar, el cuidador aparece como protagonista, con una atención desproporcionada, demandante y en ocasiones intrusista. Se podría añadir la multifrecuentación como tercer elemento o signo de alarma. Los sistemas de información compartida entre distintos dispositivos asistenciales y territoriales, deben facilitar la identificación de estos fenómenos.
Se puede mentir sobre la sintomatología, también existe la manipulación de pruebas de laboratorio, aunque lo más descrito es el infligir daño físico para reproducir unos signos o síntomas, habitualmente en forma de envenenamiento. Se ha descrito en algunas series una mortalidad en niños no despreciable de entre 6 – 9%, resultando esperable que ésta sea mayor en la cohorte de población anciana dada la mayor complejidad médica y menor reserva fisiológica.
En la mayoría de casos existe un desconocimiento de lo que realmente está ocurriendo por parte de la víctima y el diagnóstico resulta dificultoso simplemente a través de los hallazgos clínicos. Precisa de la investigación sobre la conducta y antecedentes del perpetrador. Los problemas desaparecen en periodos de separación entre perpetrador y víctima. En relación al desenlace en pocas ocasiones existe confesión ya que va más allá de la simulación deshonesta del perpetrador y a menudo existe una condición psicológica compleja y frecuentemente comorbilidad psiquiátrica.
No se deben olvidar las implicaciones médico-legales y sociales que acompañan a esta entidad, debiéndolo considerar como uno más de los diferentes tipos de abuso del anciano. En el abordaje integral del anciano viene implícita la valoración de la relación con el cuidador. Se debe abogar por tener en consideración tanto la salud del paciente como del cuidador, garantizando así una relación sana.
Se reflexiona sobre esta entidad y sus implicaciones en nuestra especialidad en la siguiente Editorial de Age&Ageing.
La comprensió del procés d’envelliment, i la seva influència en la presentació clínica en les malalties infeccioses, és una necessitat per als professionals sanitaris que atenen a gent gran. La immunosenescència o envelliment del sistema immunitari, comporta la seva disfunció i no una disminució del nombre de cèl·lules immunitàries1. En la immunitat innata, per exemple, hi ha una disminució de la capacitat fagocítica i bactericida de neutròfils i macròfags. En canvi, en la immunitat adquirida, una de les principals alteracions és la disminució de la producció d’anticossos enfront d’un agent extern i, per una altra banda, un augment contra antígens propis2,3.
Més enllà dels canvis en la immunologia, el procés d’envelliment comporta una sèrie de factors que predisposen a la població geriàtrica a patir més malalties infeccioses, més greus i amb més freqüència per gèrmens multiresistents. Aquests factors serien: l’augment de comorbiditats (diabetis mellitus, demència, insuficiència cardíaca…), la instrumentalització (catèters urinaris, cirurgies…), l’estat funcional i cognitiu, la fragilitat, la malnutrició, la institucionalització i la no actualització en l’administració de vacunes4.
La població anciana és molt heterogènia i el coneixement de l’estat funcional i cognitiu de les persones d’edat avançada pot afavorir el reconeixement precoç d’un procés infecciós. La manifestació clínica de les malalties infeccioses acostuma a ser diversa, molts cops inespecífica, presentada amb síndromes geriàtrics i, també, descompensant patologies cròniques. El tractament de les infeccions en ancians segueix els principis clàssics del control del focus i la teràpia dirigida cap a l’òrgan o òrgans afectats. La perspectiva de la Geriatria en el maneig de les malalties infeccioses inclou sobretot: prevenir la pèrdua de funcionalitat, evitar efectes secundaris dels tractaments, minimitzar el risc d’adquisició de gèrmens multiresistents i en casos seleccionats permetre que una infecció sigui un esdeveniment final de la vida5.
Les malalties infeccioses són la causa d’1 de cada 3 morts al món6 i molts cops causa de mort prematura. Les últimes estadístiques mundials de salut publicades per la OMS, informen que de les 20 causes de mort prematura 7 són malalties infeccioses7.
De cara al futur la recerca encara té molts reptes importants: cal ampliar les maneres de prevenir infeccions, s’han d’aconseguir noves vacunes, hem de trobar noves eines de diagnòstic etiològic que permetin fer un tractament més ràpid i dirigit, cal seguir descobrint nous antibiòtics i millorar en la racionalització del seu ús.
Tot el que calgui per poder curar un grup de malalties que poden afectar tothom, tant si volem arribar a vells com si volem un envelliment més saludable. Cal seguir avançant en la investigació i per això l’edició de La Marató de TV3 i Catalunya Ràdio d’aquest any està dedicada a les malalties infeccioses. Aquesta nova edició recaudarà fons per tal que puguem seguir investigant en aquest àmbit. Col.labora-hi!
REFERÈNCIES:
Existe un incremento de la DM en edades avanzadas, presentando el paciente anciano diabético mayor mortalidad, moribilidad cardiovascular y síndromes geriátricos. Precisa de una valoración integral e individualización de cuidados dada la heterogeneidad clínica y funcional de este tipo de pacientes.
Se podrían identificar dos elementos diferenciales en el manejo terapéutico del diabético anciano; el factor tiempo (abordamos pacientes con edades avanzadas y las complicaciones micro y macrovasculares aparecen a medio/largo plazo) y la existencia de mayor repercusión de la hipoglucemia.
En general el target terapéutico en el paciente anciano “sano” HbA1c 7-7,5% y en el “frágil” HbA1c 7.5-8.5%.
 Existe mayor vulnerabilidad a la hipoglucemia y comporta más gravedad dada la menor percepción de síntomas. Dimensionando el problema, se ha descrito que los fármacos antidiabéticos son los que más ingresos por efecto adverso medicamentoso generan en anciano. En este sentido resulta prioritario evitar tanto hipoglucemias como efectos a corto plazo de la hiperglicemia. La elección de terapias que minimizen las hipoglucemias será prioritario.
Existe mayor vulnerabilidad a la hipoglucemia y comporta más gravedad dada la menor percepción de síntomas. Dimensionando el problema, se ha descrito que los fármacos antidiabéticos son los que más ingresos por efecto adverso medicamentoso generan en anciano. En este sentido resulta prioritario evitar tanto hipoglucemias como efectos a corto plazo de la hiperglicemia. La elección de terapias que minimizen las hipoglucemias será prioritario.
Se debe de realizar abordaje dietético y ejercicio en todas las etapas. La metformina podría considerarse como antidiabético oral de elección, precisando de la monitorización renal. Los incretínicos tipo I-DPP4, por eficacia, tolerancia y seguridad, serían un buen agente de segunda línea en el anciano respecto a los secretagogos. En cuanto a estos últimos, las glinidas tendrían mejor perfil de seguridad respecto a las sulfinilureas por sus características farmacocinéticas. En relación al tratamiento insulínico, los análogos de la insulina reducen las hipoglucemias respecto a las formas humanas (NPH y regular).
Pese a las consideraciones mencionadas respecto al tratamiento, el control de los otros factores de riesgo cardiovascular (TA, DL) en el anciano diabético, proporciona mayor reducción de la morbimortalidad que el propio control glucémico. Más de la mitad de los pacientes ancianos diabéticos presentan enfermedad CV subclínica o lesión de órgano diana establecida, por lo que estaremos delante de una prevención secundaria. En dichos casos el uso de estatinas y antiagregantes está indicado
En la siguiente presentación se desarrollan los aspectos mencionados.
