


A nuestras (ex) residentes Marina y Andrea.
Después de tantos días de incertidumbre y sorpresas, de tantos cambios y miedos inevitables, de frustraciones y tristezas acumuladas…. ¡ha llegado el fin!!…
…. ¿fin de la pandemia?… No!!
… ¿fin de la incertidumbre y del esfuerzo?.. Tampoco!!
Hoy es el día que vosotras marcáis dirección y trayectoria.
Esta residencia pandemial, tan cargada de incertezas, de momentos de angustia y de desesperanza, nos ha mostrado lo vulnerables que podemos llegar a ser y lo mucho que nos puede alejar el miedo, pero también nos ha brindado la oportunidad de aprender, de enfrentar nuevos obstáculos, de conocer/se, transformar/se, apoyar/se y hasta de cuidar/se.
Porque el resiliente no es el que nunca cae… sino el que se levanta siempre, mediante un proceso activo de resistencia, construcción y autoafirmación… Durante estos 4 años hemos evidenciado la consolidación de ese carácter fuerte, la ampliación de esa visión holística, el cuestionamiento científico constante, el rechazo al nihilismo y el encarnizamiento terapéutico, el desarrollo de esa empatía hacia paciente y familia, aspectos todos ellos necesarios en la práctica de la Geriatría actual.
Porque Marina y Andrea al final de todo, queda el recuerdo de lo vivido y de lo mucho aprendido. Nos habéis mostrado formas distintas de abordar un problema, con distintas velocidades, pero con un fin común: el de intentar ser cada día mejor médica, para atender a vuestros pacientes.
Os deseamos un buen futuro profesional, y que, sobre todo, disfrutéis del día a día de vuestra nueva etapa. Que mantengáis la vocación siempre viva y que la perseverancia os acompañe siempre para intentar mejorar día a día la Geriatría y atreveros a transformadla.
¡Disfrutad de vuestra nueva normalidad!


La Insuficiencia Cardiaca (IC) representa un síndrome clínico complejo que expresa la inhabilidad del corazón de realizar su función circulatoria con la eficiencia necesaria, condicionando la congestión característica y la aparición de síntomas.
Su evolución se caracteriza por una curva de empeoramiento progresivo, de pendiente variable (en función de las características del paciente), con múltiples descompensaciones en contexto de procesos precipitantes (ej. infecciones, transgresiones dietéticas..) que conllevan a la depleción progresiva de reserva fisiológica hasta la aparición de refractariedad clínica y la muerte. No obstante, conforme avanza la enfermedad, la mayoría de dichas descompensaciones se corresponden más al empeoramiento de la función miocárdica consecuencia de la progresiva congestión que a la presencia de precipitantes agudos. 1 (ver imagen 1)
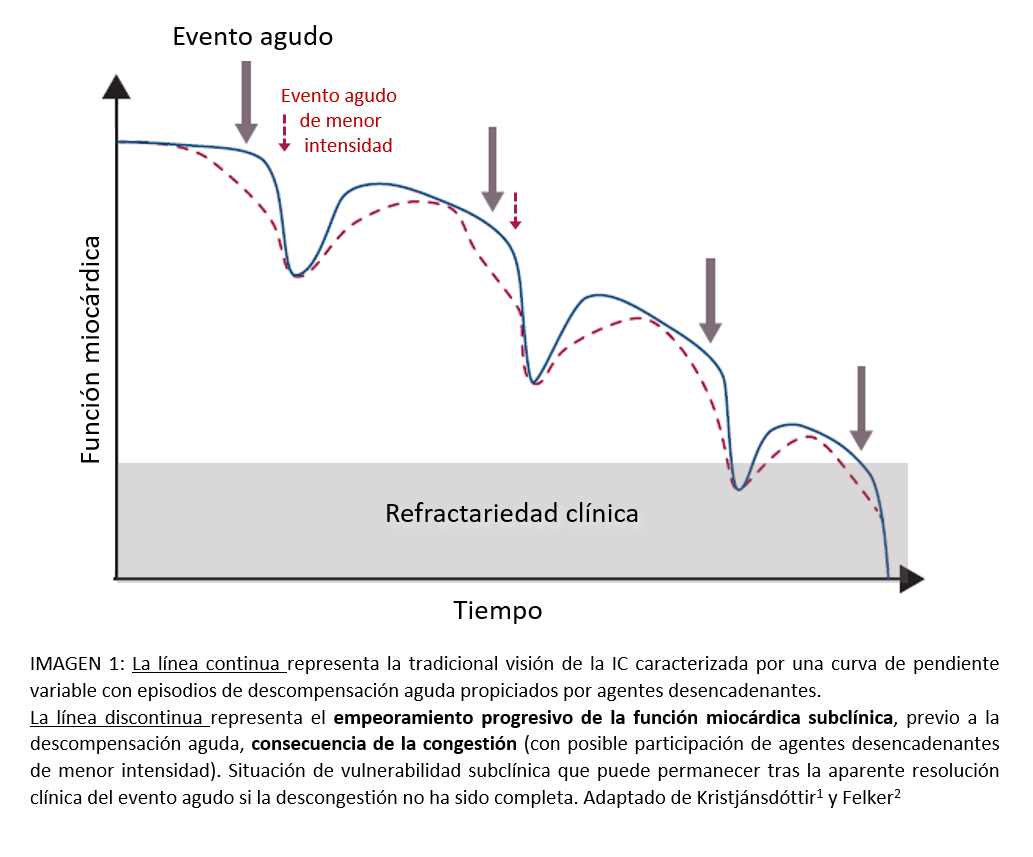 Es por ello, que sin importar fracción de expulsión (conservada o reducida), los agentes diuréticos sean considerados como pilares fundamentales del tratamiento (siendo los de asa los principales representantes).2
Es por ello, que sin importar fracción de expulsión (conservada o reducida), los agentes diuréticos sean considerados como pilares fundamentales del tratamiento (siendo los de asa los principales representantes).2
El empleo rutinario de dichos diuréticos, condicionado y agravado por la propia progresión de la enfermedad, incrementa de forma progresiva mecanismos fisiológicos compensadores que a la larga condicionan una pérdida de respuesta al diurético (a pesar de dosis adecuada), situación conocida como resistencia diurética.3 (ver imagen 2)
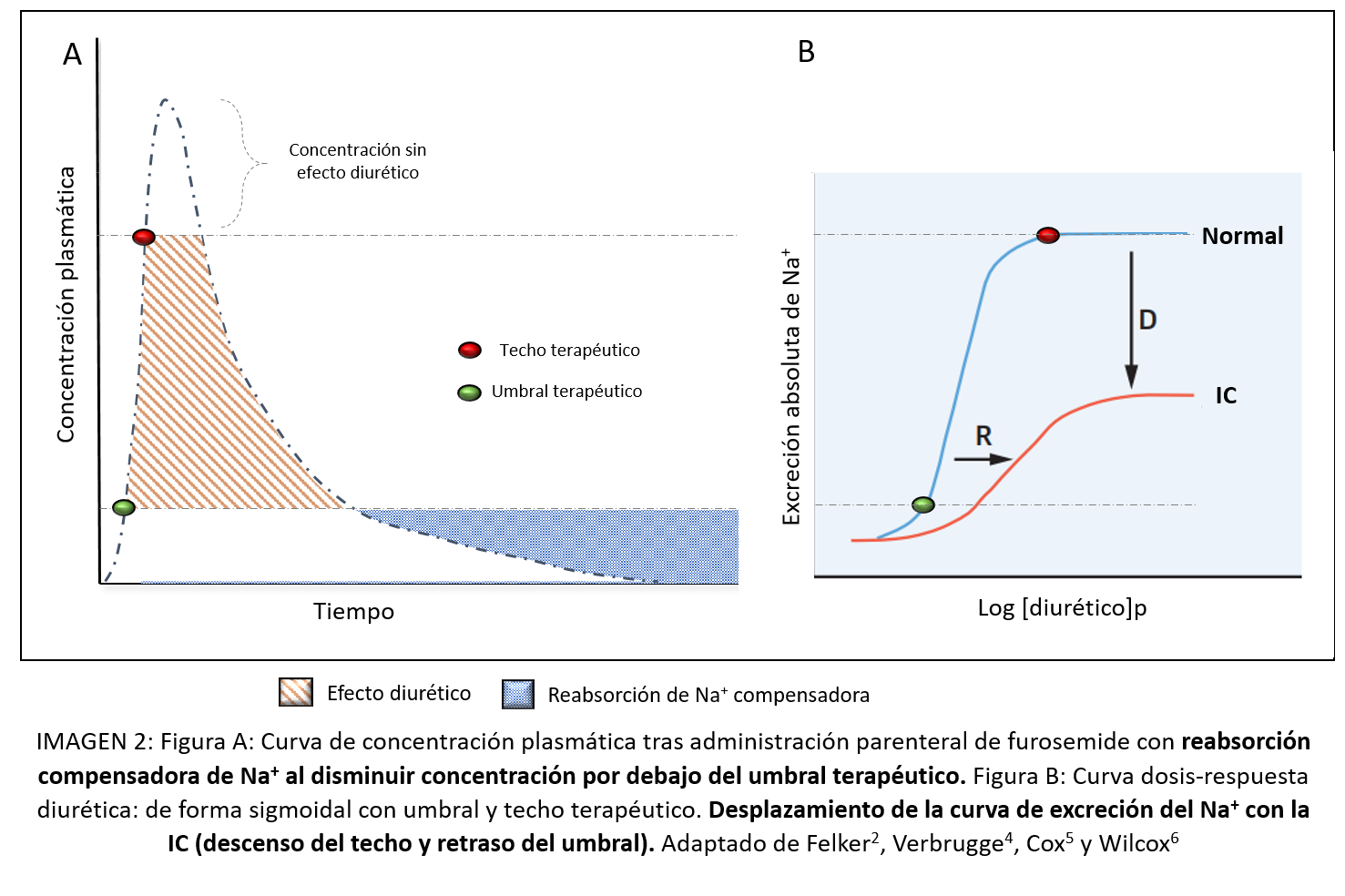

Diversos mecanismos se han asociado al desarrollo de dicha resistencia, mecanismos que van más allá del asa de Henle (sitio de acción de los diuréticos de asa) y que no suelen responder de forma mantenida al simple incremento de dosis, por lo que resulta necesario su conocimiento para así diseñar estrategias terapéuticas adecuadas.1-9
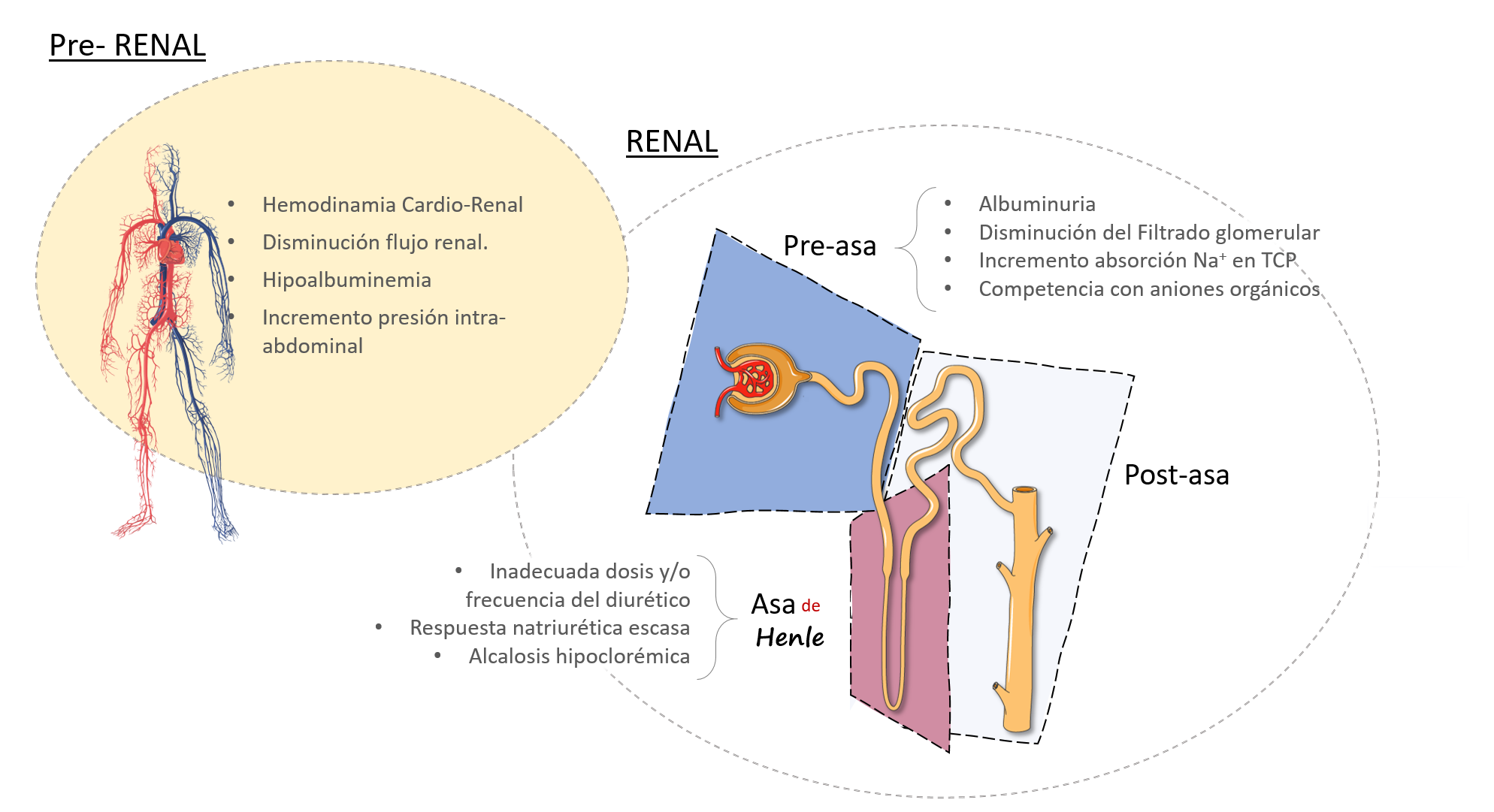
Imagen 3 clasificación de los diversos mecanismos que contribuyen a la RD
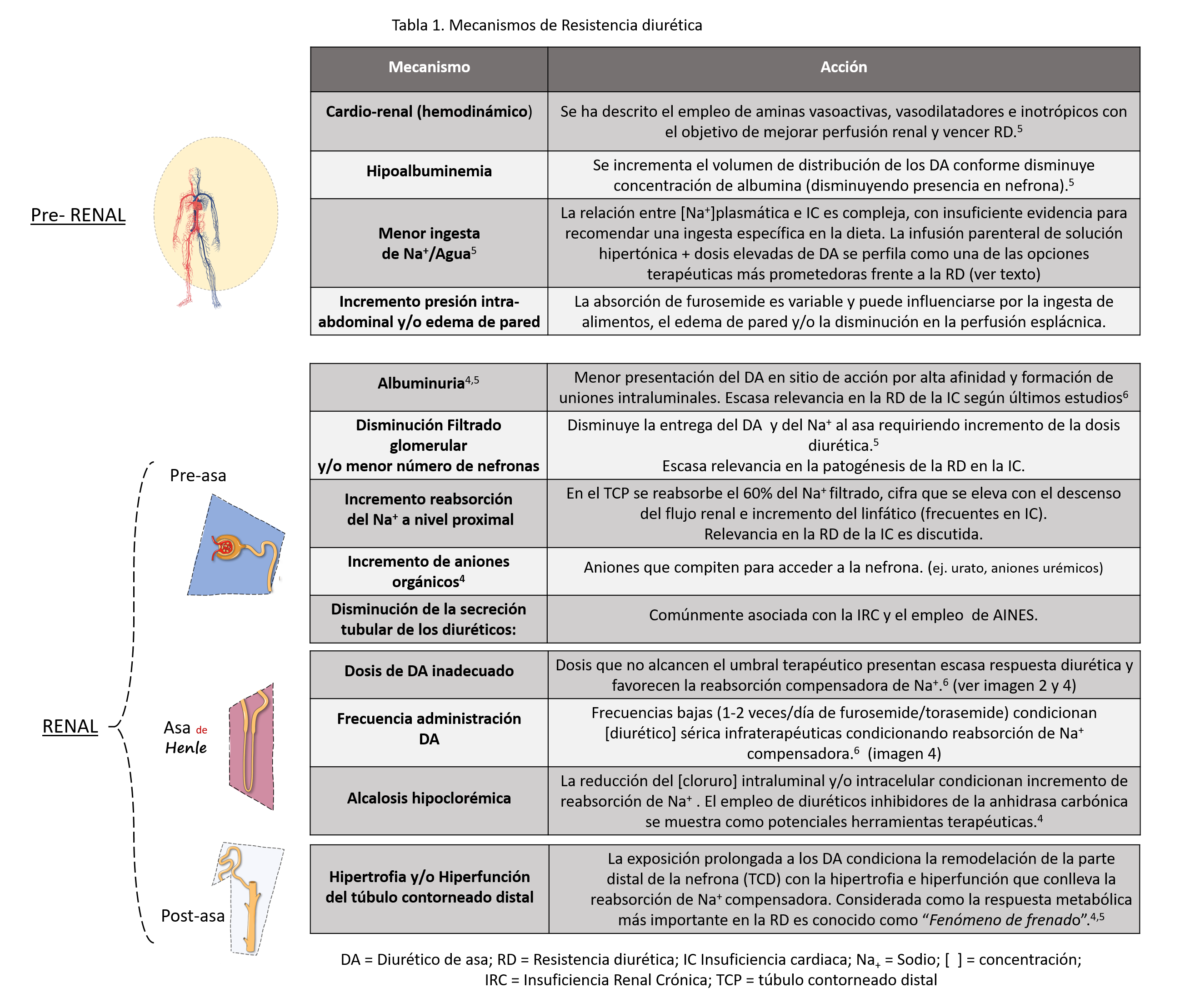
Los mecanismos de RD se clasifican en 2 grandes grupos: Pre-renal y Renal, siendo este último grupo subdividido en 3 en función de la relación con el asa de Henle.2-5 (Tabla 1)
El paso lógico inicial al objetivar un incremento del volumen extracelular (que no responde a una dosis establecida) podría considerarse en la modulación del propio DA con un incremento de dosis, de frecuencia, cambio de vía de administración (ver imagen 4A) o rotación del diurético por otro de su misma familia con mejores propiedades farmacocinéticas (ej. furosemide -> torasemide).2
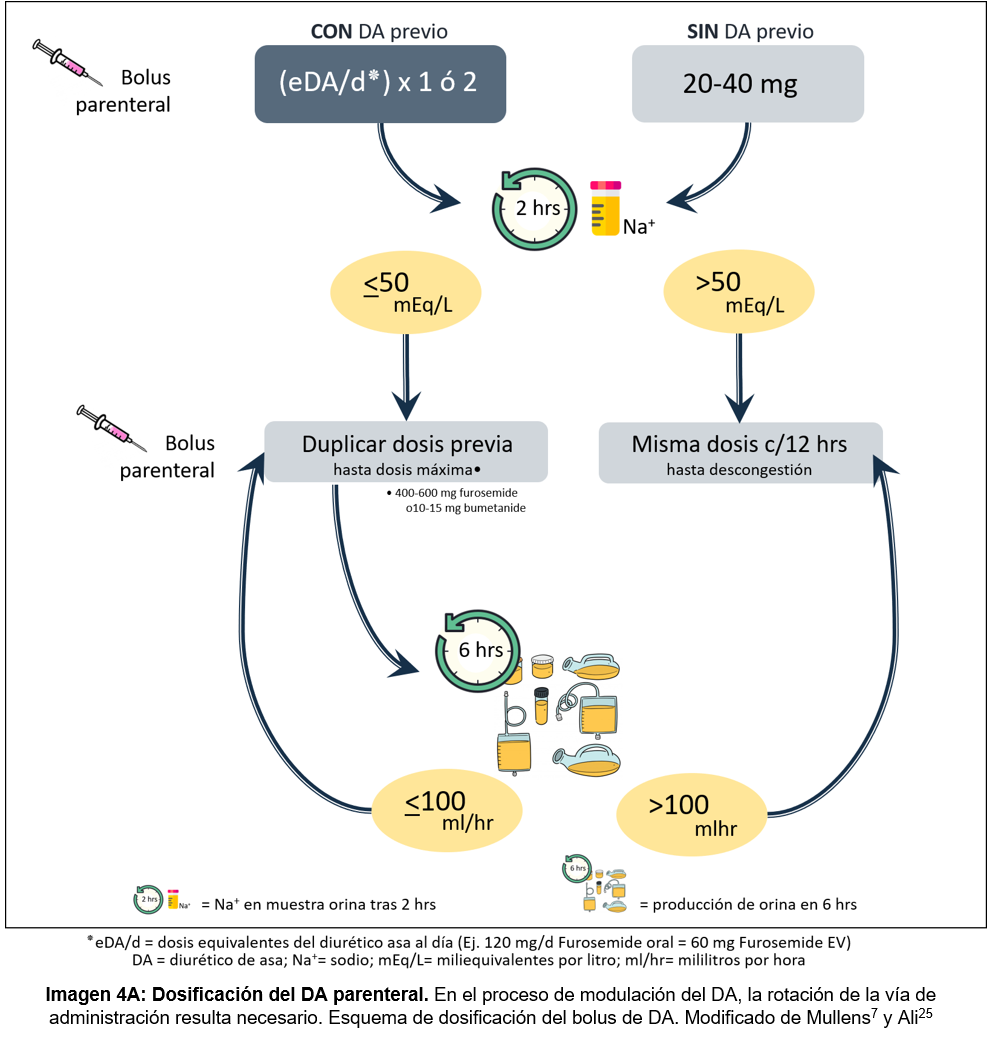
Aunque posiblemente útil en un inicio, los mecanismos compensadores antes mencionados (Tabla 1), limitarán eventualmente el efecto de la simple modulación del DA y condicionarán una pérdida de respuesta diurética.
La clave para evitar dicha pérdida reside en que de forma paralela a la fase de modulación se establezcan medidas específicas para contrarrestar los mecanismos compensadores.
El empleo conjunto de diuréticos con distintos mecanismos y sitios de acción es conocido como bloqueo secuencial de la nefrona y se ha asociado a una disminución en la RD.2 El grado de contribución y los mecanismos por los cuales los diuréticos permiten vencer la resistencia son variados y se encuentran resumidos en la Tabla 2.
Tabla 2: mecanismos de RD y estrategias para su tratamiento

Así, mientras se “acelera” en la dosificación del DA se deben introducir diversos fármacos con el objetivo de potenciar el efecto diurético y minimizar la RD (teniendo en cuenta los distintos mecanismos de resistencia, contraindicaciones de los diuréticos y las características del paciente) (figura 4).
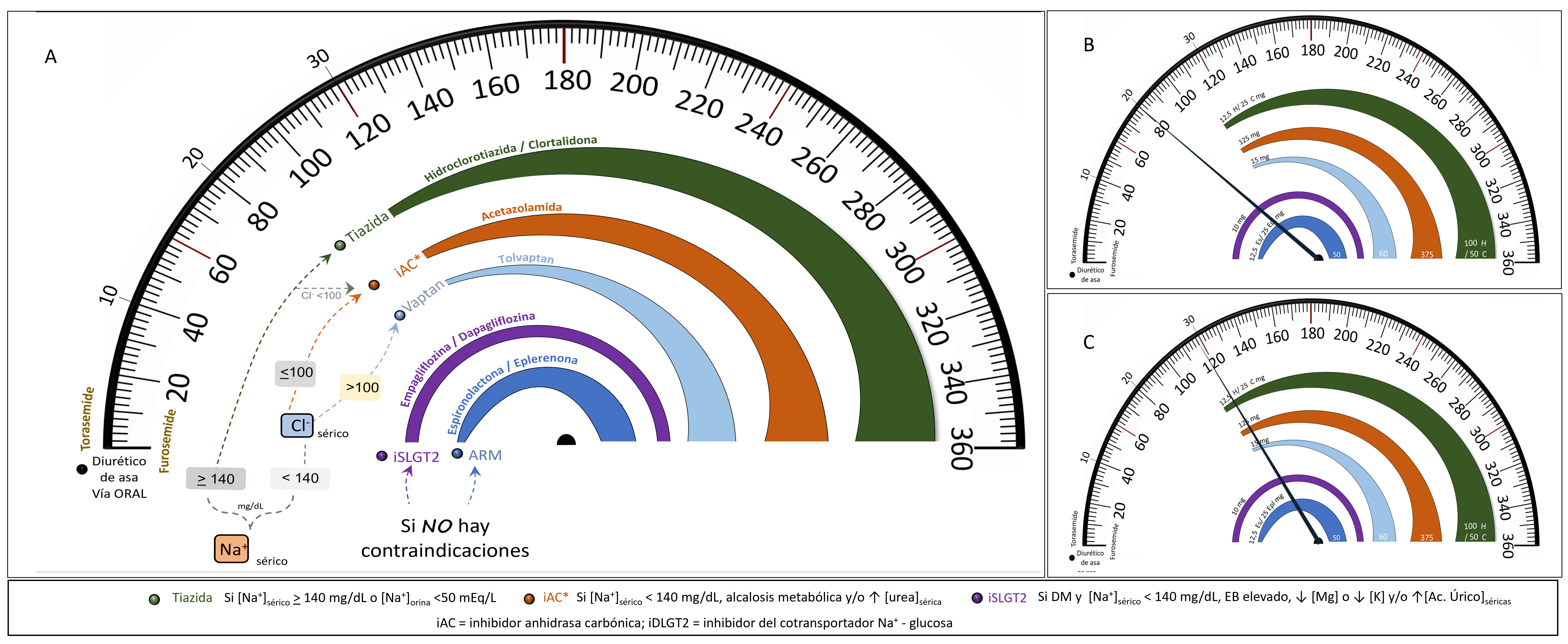
Imagen4: En la “carrera” de modulación de los diuréticos de asa, conforme “aceleramos” en la dosificación, otros fármacos deben de iniciarse para minimizar/contrarrestar los mecanismos compensadores. Por ejemplo, cuando se alcanzan dosis de 80 mg/día furosemide vía oral o su equivalente endovenoso (2:1) (figura b) se deben de estar administrando (si no hay contraindicación) un mínimo de 12,5/25 md/día de Aldactone/Eplerenona y 10 mg de un iSLGT2; pero al incrementar la dosis de furosemide a 120 mg/d (figura C), aparte de la titulación del diurético ahorrador de potasio, la incorporación de otros fármacos se hace indispensable. La elección de dichos fármacos dependerá de las características propias del paciente (ej, natremia, cloremia, estado ácido-base…) y contraindicación de los fármacos (ver tabla 2)
El empleo del Suero hipertónico (SHT) asociado a dosis elevadas de furosemide ha demostrado ser una importante herramienta20-22 contra la RD atenuando los efectos nocivos de la excitación neurohormonal propia de la IC avanzada, así como incrementando la presencia del diurético en su sitio de acción debido a que:
Para su correcta dosificación se aconseja la administración de 100-150 cc de una solución hipertónica (de concentración variable en función de la natremia del paciente) en un tiempo aproximado de 30-60 minutos, de forma conjunta con dosis elevadas de furosemide (dosis recomendadas entre 125-250 mg, aunque se han descrito experiencias con infusión de hasta dosis de 1 gr de furosemide) y con un intervalo recomendado de 12 horas entre dosis (aunque intervalos mayores han sido descritos con adecuados resultados).20, 21
Distintas medidas encaminadas a mejorar la perfusión renal han sido empleadas con el objetivo de vencer la RD, aunque la falta de evidencia convincente las confina a situaciones muy limitadas en la práctica clínica diaria.2
Aunque la extracción de plasma isotónico presenta teóricas ventajas sobre el tratamiento deplectivo (al remover más sodio), el alto riesgo de complicaciones relacionadas al catéter, así como la ausencia de resultados significativos que avalen su empleo hacen que la ultrafiltración se considere como la última opción, en casos de refractariedad a todas las medidas anteriores.4-7
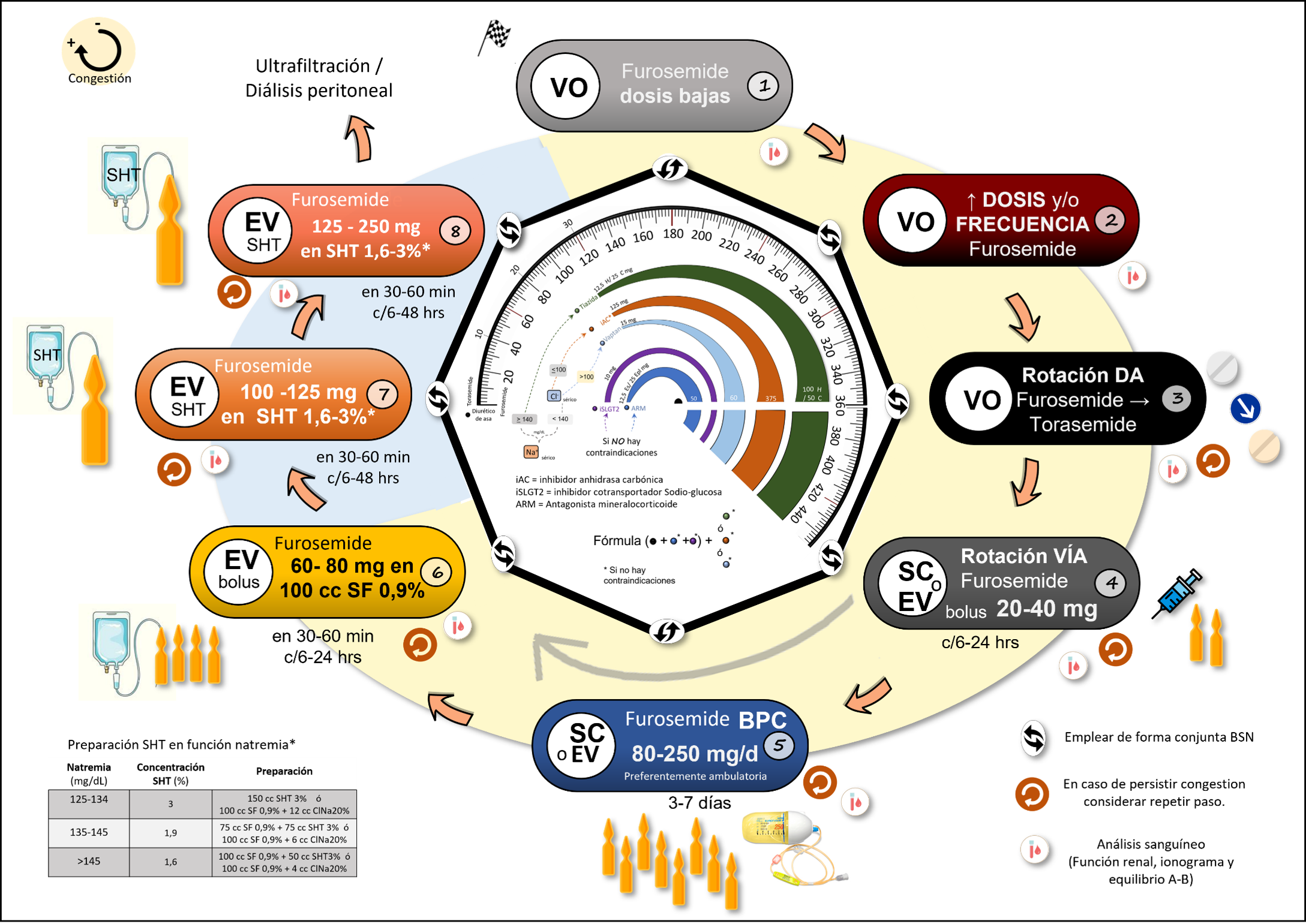
Esquema resumen de actuación ante la congestión: Conforme incrementa la congestión, de forma paralela a la modulación del DA, es determinante introducir y titular fármacos que permitan contrarrestar los mecanismos de RD. La elección de dichos fármacos dependerá de las características propias del paciente (ej. natremia, cloremia, estado acido-base..) y contraindicaciones de los fármacos. Adaptado de referencias 2-9,24,25
La RD en la IC es frecuente, generalmente desapercibida, tratada en general muy tarde y en la mayoría de los casos de forma insuficiente condicionando hospitalizaciones, mal control de síntomas y muerte. Es por eso por lo que optamos por un tratamiento deplectivo coordinado que permita alcanzar la descongestión teniendo en cuenta los diversos mecanismos compensadores, y no basado en la simple titulación del diurético de asa, porque para vencer a la resistencia diurética debemos recordar ir más allá del asa.

Si a principios de año nos hubieran preguntado, pocos habrían adivinado lo cerca que estábamos de una pandemia y mucho menos las graves repercusiones que acarrearía en nuestra sociedad.
La pandemia del COVID-19 nos ha recordado lo vulnerables que podemos ser. Lo fácil que resulta contagiarnos. Lo mucho que nos puede alejar y bloquear el miedo. Lo devastador que llega a ser el aislamiento… y lo desprotegidos que nos encontramos cuando el sistema se ve colapsado.
De hecho, el verdadero impacto de esta crisis sanitaria se ha subestimado… no solo hablo de la enorme proporción de fallecimientos relacionados directamente con el COVID-19, ni del gran número de pacientes que debido a la pandemia se vieron alejados de la atención especializada.
Los sistemas de atención integrada, ya precarios antes de la emergencia sanitaria, sucumbieron totalmente frente a la crisis del COVID. Los hospitales, para limitar la difusión del virus, cerraron sus puertas buscando alternativas de atención telemática. Las unidades de larga/media estancia, con el objetivo de minimizar la infección, forzaron altas y redujeron ingresos. La primaria, aislada de hospitales y especialistas, se vio desbordada sin posibilidad de ingresos a unidades de subagudos ni consultas externas especializadas.
En este panorama los pacientes más vulnerables, generalmente ancianos con comorbilidades confluyentes, sin oportunidad de ser atendidos por especialistas ni ocasión de ser valorados de forma integral o de recibir el tratamiento más indicado, fueron los más afectados y las consecuencias de esto quedaron fuera de cualquier narración de la COVID-19.
En este contexto se diseñó un programa, dirigido a una población que no ha tenido el altavoz mediático que desgraciadamente si tuvieron las residencias: los pacientes crónicos complejos NO institucionalizados, que quedaron aislados durante esta crisis sanitaria.
A diferencia de los equipos PADES y del hospital a domicilio, cuyas intervenciones son continuadas en el tiempo, el programa denominado GERICOM respondía de forma puntual a las necesidades de primaria realizando primeras valoraciones, seguimientos clínicos, abordajes diagnóstico-terapéuticos ambulatorios y coordinando ingresos programados o intervenciones en el hospital de día.
Integrado por un geriatra y una enfermera especialista en geriatría, este programa buscaba de forma conjunta con la red de enfermeras gestoras y médicos de atención primaria responder a las distintas necesidades de este complejo grupo poblacional.
Mostramos aquí el resultado de las primeras 3 semanas del programa (Julio 2020), que a pesar de contar con un horario de trabajo reducido (40 hrs semanales) y atender a un área de afluencia extensa (el Valles Oriental) respondió con un total de 91 valoraciones presenciales en domicilio y más de 100 telefónicas (con una media de 2,5+/-1,3 por paciente).
Durante dicho intervalo se realizaron 10 primeras visitas, cerca de 50 intervenciones ambulatorias parenterales (infusiones subcutáneas de diuréticos de asa, fluidos…) y más de 30 intervenciones coordinadas (curas de ulceras complejas, infusiones de hierro, de soluciones hipertónicas y transfusiones), gestionando ingresos hospitalarios, fallecimientos en domicilio y realizando diversas optimizaciones terapéuticas de enfermedades crónicas, principalmente relacionadas con la insuficiencia cardiaca (cerca del 70% de los casos), las taqui/bradi arritmias (15%) y los trastornos de conducta (>6%), así como también atendiendo diversos procesos infecciosos (principalmente del tracto urinario y del respiratorio, 16 y 25% respectivamente). Logrando evitar cerca de 20 hospitalizaciones agudas y dando una atención integral ambulatoria a este grupo poblacional.
Aunque con resultados preliminares, esta experiencia nos muestra la importancia de salir de nuestra zona de confort, de acercarnos hasta donde nuestros pacientes más nos necesitan, de aproximarnos a esta nueva realidad creando nuevas estrategias de atención ambulatoria coordinada.
En general acostumbramos a enfocar las crisis desde una perspectiva negativa, las enfocamos con una visión de pérdida, que nos obliga a salir de la zona de confort. No obstante, el término crisis proviene de la raíz griega Krísis que quiere decir decisión. Por lo tanto, las crisis son momentos de decisión, de cambio de dirección.
Einstein decía que las crisis traen progresos…pues bien, nos toca progresar. Porque la vacuna inmunizará a las personas, pero no curará el sistema. Nosotros apostamos por una geriatría más líquida que no pueda ser contenida dentro de las paredes de un hospital.
Como ya hace años se decía “Let´s better get moving”.1
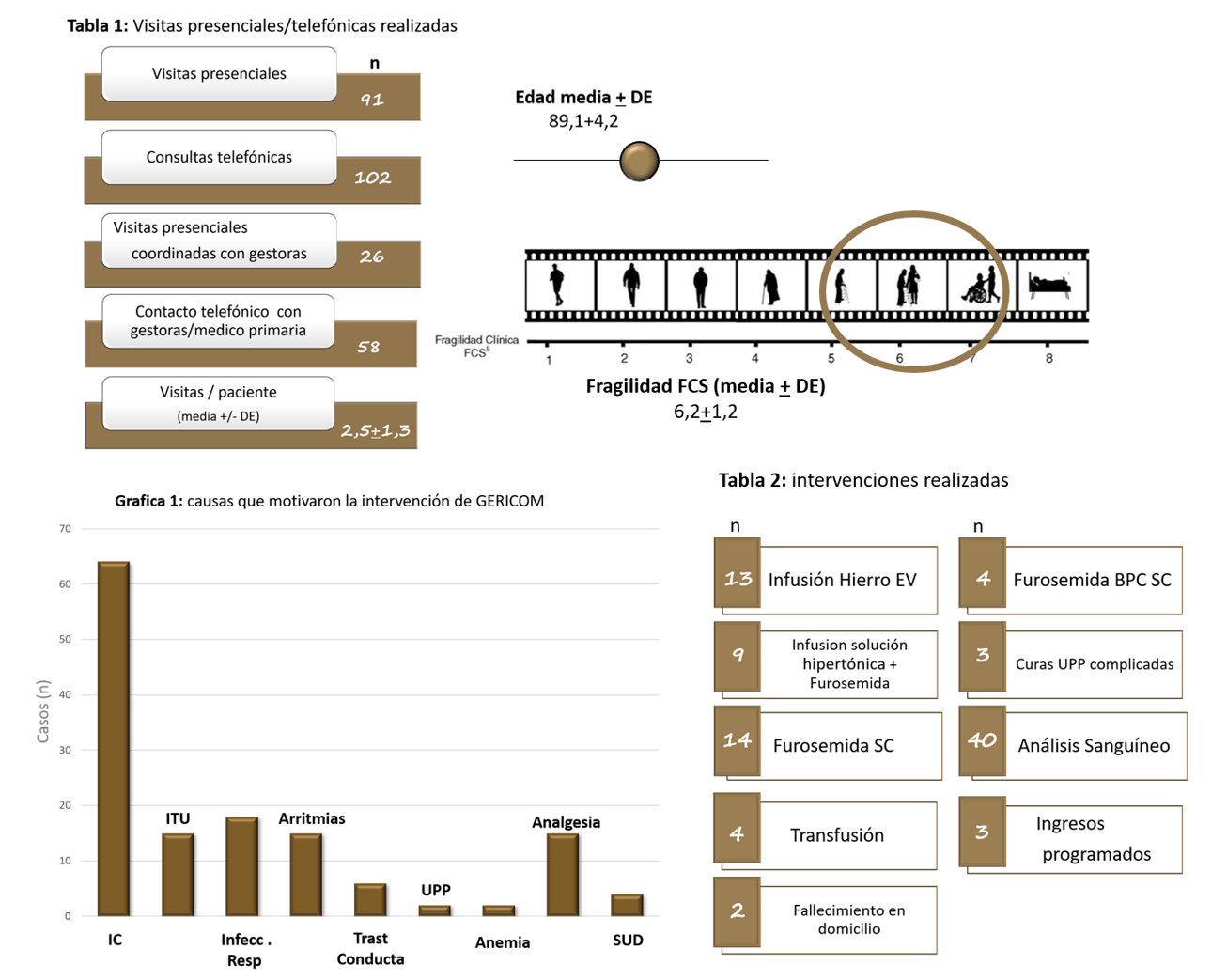
Resultados estudio piloto GERICOM
La Geriatría se considera paradigma de las especialidades médicas postmodernas; esto es debido a su abordaje biopsicosocial, a su trabajo en equipo multidisciplinar y a la coordinación de los distintos niveles asistenciales.
Es en este mundo postmoderno donde Zygmut Bauman desarrolla sus teorías de sociedad líquida, y nos habla de la crisis de valores actuales y de la búsqueda de una retrotopia. La Geriatría lucha y se inspira en la metáfora del estado líquido del “be water my friend” como mecanismo para adaptarse al entorno constantemente cambiante del mundo sanitario.
Hoy en día dentro de la Formación Sanitaria Especializada de Medicina, podemos decir alto y claro que la Geriatría se erige como una de las especialidades mejor posicionadas para ofrecer una formación robusta, una medicina integral e integrada y un amplio abanico de salidas profesionales. Desde aquí animamos a los futuros MIRs a escoger esta apasionante especialidad.
Anna y Tania
El camino no ha sido sencillo…
ha sido un proceso de transformación,
de crecimiento continuo y adaptación.
Por fin, ha llegado el momento
de aceptar las sombras y enterrar los miedos,
de liberar el lastre y de retomar el vuelo…
Hoy os toca abrir las puertas, quitar cerrojos
y abandonar las murallas que os protegieron
Toca vivir la vida, aceptar otros retos,
y extender las manos a un rumbo nuevo…
Porque el objetivo no ha sido encontrar el lugar,
sino mostrarles una forma distinta de mirar…
Llega por fin el momento de continuar el viaje,
de despertar rodeadas de un nuevo paisaje
y provistas de esta nueva mirada
os toca mirar… para transformar….

Hoy despedimos a dos residentes que acaban su formación y damos la bienvenida a dos grandes profesionales, compañeras y amigas que sin duda nos ayudarán a transformar esa forma de mirar…
Buena suerte y hasta luego

Partimos de la base de que el concepto de complejidad suele ser arbitrario y subjetivo. En este sentido cada año solemos oír que aumenta la complejidad de nuestros servicios. El ámbito asistencial de la Media Estancia Sociosanitaria es particularmente sensible a este tema, tanto a nivel local como en todo el sector.
Sin embargo cuando analizamos parámetros objetivos “indirectos” de complejidad clínica, como puede ser la dependencia funcional, la dependencia cognitiva, la comorbilidad o el índice de cae mix, si bien observamos una inflexión en nuestra casuística en el año 2009-2010 existe un claro mantenimiento de la “complejidad” en los últimos 10 años.
Con la intención de profundizar en este análisis abrimos una línea de investigación en el servicio de Geriatría de Granollers
L’envelliment, la cronicitat i l’atenció sociosanitària cobren protagonisme en el mòdul sobre àmbit mèdic i social de l’e-salut
Us donem a conèixer el Postgrau en e-Health Technology Innovation impulsat per la UPC School que s’iniciarà el proper dia 17 de febrer de 2020.
Es tracta d’un postgrau dirigit principalment a professionals de l’àmbit tecnològic que es vulguin beneficiar de les noves oportunitats que ofereix la transformació digital cap a la medicina del futur.
Què oferim en aquest postgrau?
– Una formació que aborda les particularitats del sector de la salut així com de les tecnologies disruptives aplicades a l’e-health (IA, sistemes de suport a la decisió clínica, bioimpressió 3D; big data, supercomputació, robòtica, serious games, processament d’imatges Deep learning, etc.).
– Aprendre de la mà d’experts amb una llarga trajectòria en innovació en tecnologies mèdiques, la pràctica clínica i en el desenvolupament de serveis digitals.
– Posa en comú les visions dels professionals del sector salut i de l’àmbit tecnològic mitjançant un abordatge multidisciplinar.
– Un programa que destaca per la seva orientació a l’estudi i consideració de casos pràctics.
– Possibilitat de realitzar pràctiques professionals.Web del postgrau: https://bit.ly/2Nq2zv1
Propera sessió informativa: dijous 23 de gener de 2020 a les 18.00 h
Lloc: UPC School – C / Badajoz, 73 Barcelona
Per confirmar assistència: https://bit.ly/383vVXO
Persona de contacte:
Juan Andrés Cedillo
juan.andres.cedillo@talent.upc.edu
Tel. (34) 93 706 80 35
Ens plau informar-vos també de l’Open Talent: “Data Science per a la Salut i Comprensió del Cervell” que tindrà lloc també el mateix dia 23 de gener de 2020 a les 19.00 h, a càrrec d’Aureli Soria-Frisch, director de la Unitat de Negoci de Neurociència a Starlab Barcelona.
L’acte és obert i gratuït. Per assistir a aquest Open Talent cal confirmar assistència a través del formulari “HI VULL ASSISTIR” (https://bit.ly/3a7BtCr). Places limitades.
Nuestro querido y respetado Dr Morlans, Jefe clínico de la Unidad de Cuidados Paliativos del Servicio de Geriatría del Hospital General de Granollers, se jubila. Nadie se cree que un profesional de la talla y energía del Dr Morlans pudiera poner punto y final a una carrera tan comprometida, dedicada y ejemplar. Los que lo conocemos bien sabemos que su camino a partir de ahora recorrerá con igual entusiasmo y dedicación otras de sus múltiples facetas personales.
El Dr. Morlans puede estar orgulloso no solo haber asistido y ayudado a “miles” de pacientes del Vallés Oriental sino por haber contribuido a la formación, nunca mejor dicho “continuada”, de muchos estudiantes, residentes y compañeros que han pasado por el Hospital de Granollers. El estar a su lado y compartir casos y debates clínicos a lo largo de todos estos años, ha sido estimulante y enriquecedor. Un médico integro que a lo largo de su carrera fue cristalizando el conocimiento y práctica sobre la verdadera esencia de nuestro profesión, la “relación de ayuda” y el “trabajo interdisciplinar” liderando a la excelencia asistencial la Unidad de Cuidados Paliativos del Hospital General de Granollers.
Desde este blog todo el Servicio de Geriatría quiere reconocer públicamente su ejemplar trayectoria profesional y darle las gracias por haber compartido todos estos años con nosotros.
Hasta siempre, Germa.
Triple “iii” un médico integro (dicho de un apersona recta, proba, intachable), integral (multidimensional) e integrador (conciliador).
Para la mayoría de pacientes el tipo y cantidad de líquido infundido por vía parenteral posiblemente no presentará consecuencias relevantes, pero en el paciente más vulnerable, donde cada detalle cuenta, su cálculo y elección debe de hacerse con cuidado para maximizar su efecto y minimizar las complicaciones.
En esta población es necesario un abordaje distinto, una fluidoterapia capaz de ser adaptada a sus necesidades y características cambiantes: una hidratación parenteral que nos permita valorar el volumen y tipo de solución más adecuada en función de las características del paciente, de la indicación del tratamiento, así como de su momento de vida.
Como si de un fármaco se tratase, las diversas soluciones de las que disponemos para su administración por vía parenteral no están exentas de efectos secundarios y contraindicaciones, por lo que para su indicación/mantenimiento es necesario conocer sus características y particularidades. (Tabla 1 y 2)
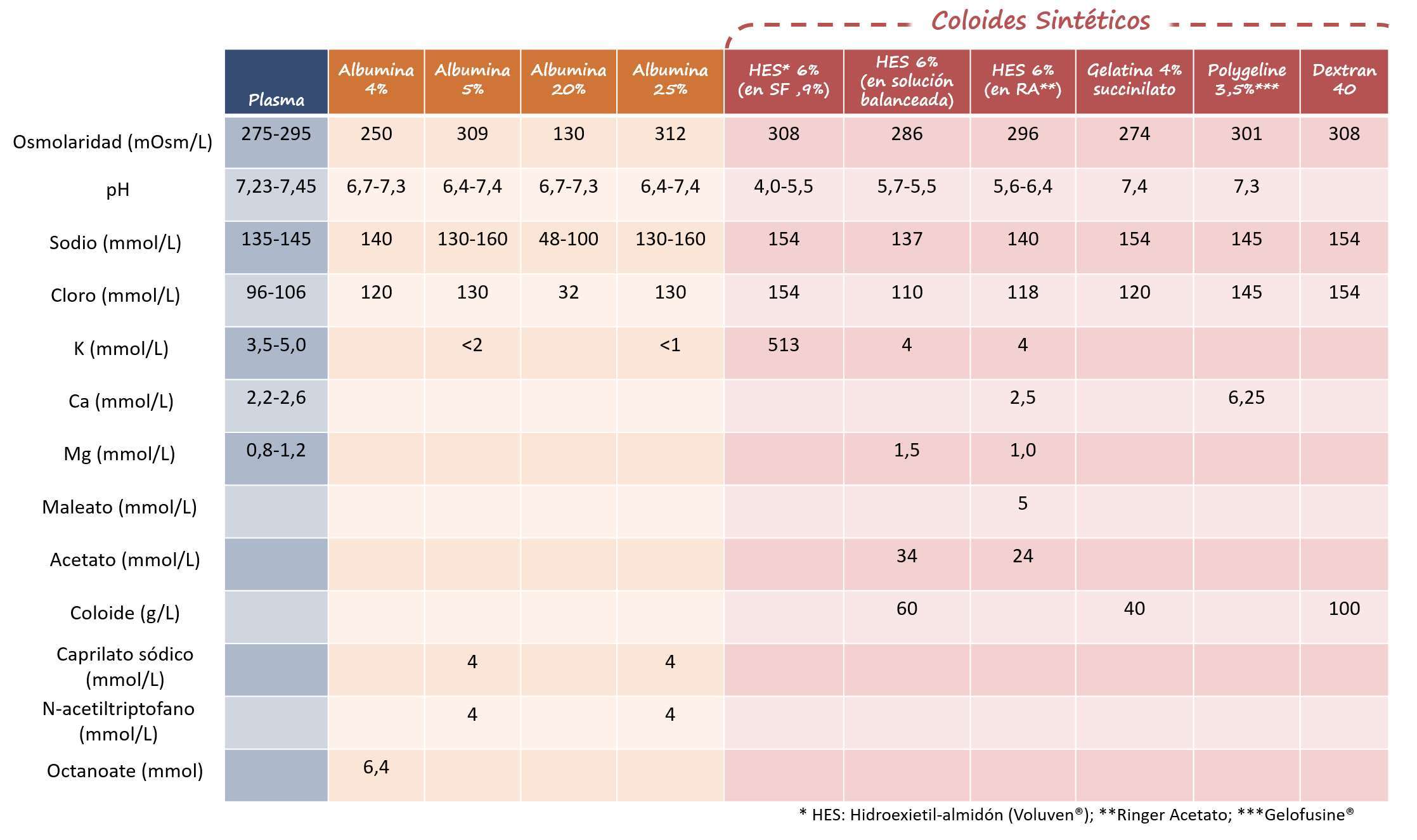
El primer paso rumbo hacia esa fluidoterapia individualizada consiste en identificar la indicación del tratamiento (resucitación vs mantenimiento) ya que el volumen, velocidad y composición de las soluciones a infundir variará en función de las necesidades:
Las guías clásicas recomiendan la administración de bolus de 500 ml de cristaloides administrados de forma rápida (<15 minutos) y repetida hasta la normalización hemodinámica.
Aunque la protocolización en pacientes vulnerables se aleja de nuestros objetivos, en términos generales se recomiendan, durante la reanimación de estos pacientes, bolus de cristaloides menores (250-500 cc), que pueden repetirse cada 15 minutos en función de la respuesta hemodinámica, sin que el abordaje inicial sobrepase los 20 ml/kg, aconsejando la elección del cristaloide en función de la situación clínica (Ver imagen 1 e Hidratación a la CARTA)
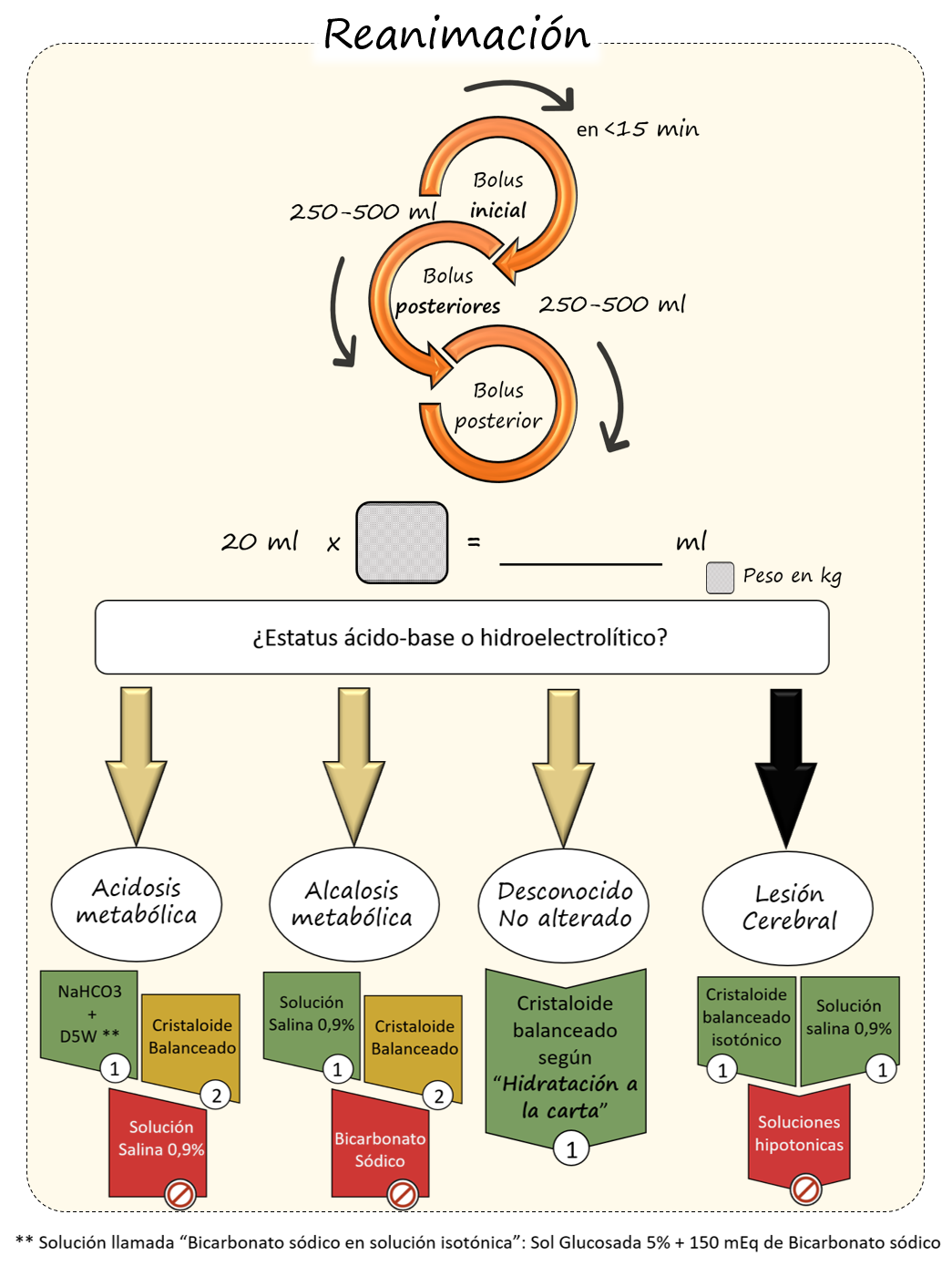 Imagen 1: aporte hídrico en la reanimación del paciente geriátrico
Imagen 1: aporte hídrico en la reanimación del paciente geriátricoA día de hoy resultan claras las ventajas de los cristaloides en la resucitación, con diversos estudios que avalan su empleo y que confinan el uso de los coloides a situaciones muy específicas y reducidas (hepatopatía severa,..).
2. Mantenimiento:
Se propone la individualización del cálculo del volumen hídrico a infundir según la capacidad de eliminación de la sobrecarga (función renal) y de la capacidad para movilizar el volumen (función cardiaca) en cada uno de los pacientes. (ver imagen 2)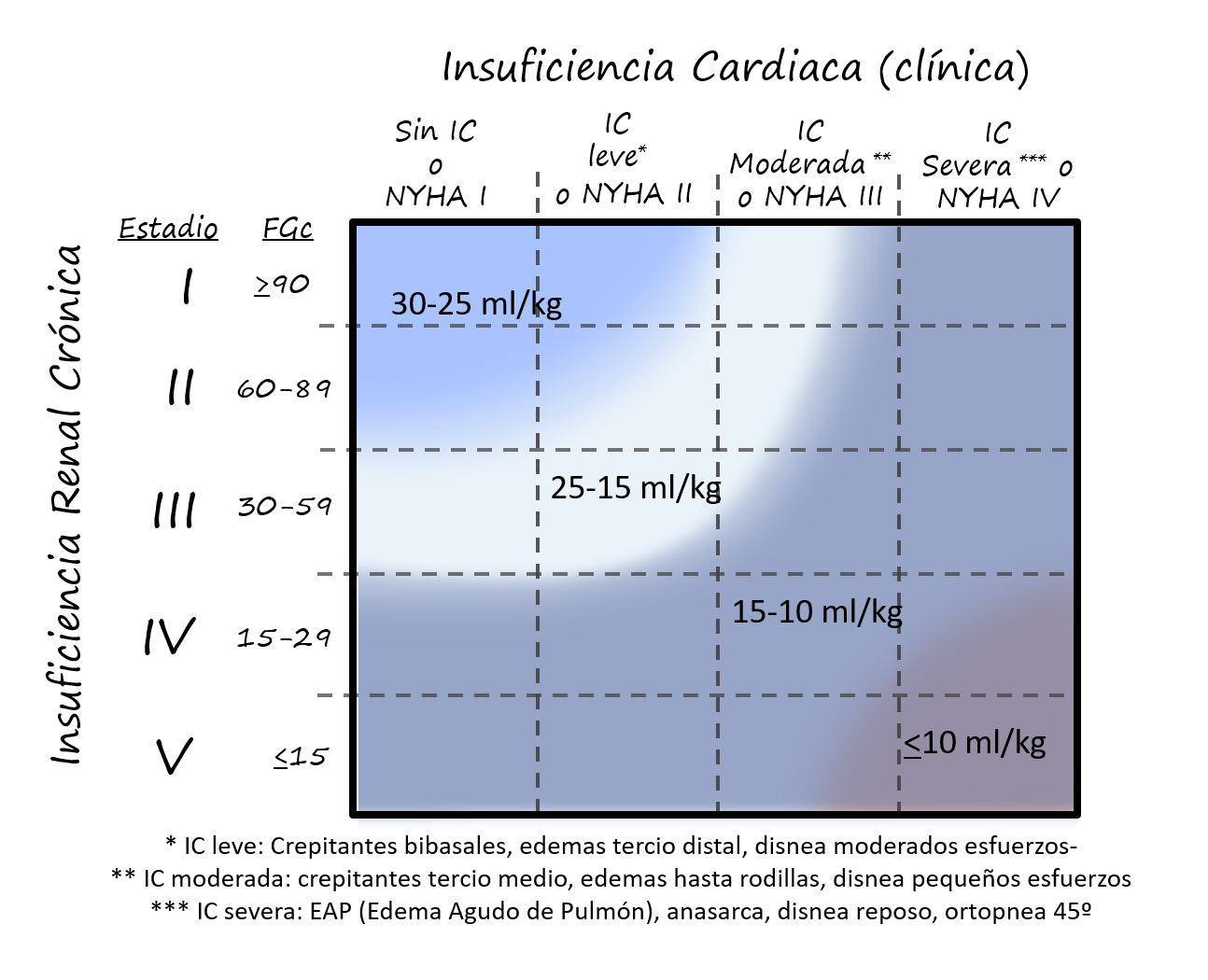
Tras el cálculo del volumen de mantenimiento las pérdidas deben de ser calculadas para establecer el total de líquido a administrarse en 24 hrs (Ver Imagen 3)
pero ¿qué cristaloide, para que paciente y por cuánto tiempo?
Al elegir la solución a infundir se propone la individualización en función de las características paramétricas del paciente (natremia, kaliemia, magnesemia, calcemia, ph…), de sus características particulares (comorbilidades, tratamientos concomitantes…) así como de las necesidades individualizadas: pérdidas (sudor, vómitos, diarreas…)/aportes (diluyentes, vía enteral…)
Presentamos una propuesta llamada “hidratación a la CARTA” como un instrumento que permita facilitar la toma de decisiones (cálculo de volumen y elección de solución a infundir por vía parenteral) basada en la individualización y el análisis de la situación clínica de forma continuada.
Es necesario recordar que el estatus hídrico y su reposición se corresponde con una situación de continua adaptación y corrección que requiere de controles periódicos y de reflexiones frecuentes para su adaptación, corrección o bien su retiro.
pero ¿qué vía de administración parenteral es la ideal para la resucitación, mantenimiento o reposición?
Aunque la endovenosa se considera como la vía de elección en la mayoría de las circunstancias, limitaciones relacionadas a extravasaciones, venopunciones dificultosas, agitación psicomotriz (con arrancamientos frecuentes, necesidad de contenciones) e infecciones relacionadas al catéter nos llevan a cuestionarla como primera opción en todo paciente geriátrico. Se propone, por tal motivo, a la vía subcutánea como alternativa en la hidratación parenteral en pacientes vulnerables.
pero ¿y si el paciente presentara una alteración electrolítica (por ejemplo una hipo/hipernatremia o una hipo/hiperkalemia…) afectaría la elección de solución a infundir?…
Próximamente publicaremos la 2a parte. “Fluidoterapia parenteral: Corrección hidroelectrolítica y ácido-base”, que completará el algoritmo propuesto en el paciente geriátrico, aportando una nueva herramienta con el objetivo facilitar el calculo del volumen y la elección de la solución a infundir.
